Av Lars Aabakken, Overlege prof. Dr med. Medisinsk avd Stavanger Universitetssjukehus
Mange gastrointestinale tilstander ender opp med kirurgiske reseksjoner, anastomoser og omkoblinger, og ved senere endoskopi kan dette skape problemer både med oversikt og med navigasjon til det aktuelle tarmområdet. Typisk er pasienter med roux-en-Y anastomoser og behov for ERCP. Tidligere var disse ikke tilgjengelige for dette og måtte henvises til perkutane prosedyrer eller kirurgi.
Med introduksjonen av ballong-enteroskopi (Balloon-assisted enteroscopy (BAE) har tilgangen til tynntarm og tarmanastomoser bedret seg vesentlig. Metoden ble introdusert for nærmere ti år siden, men prinsippet har forblitt omtrent uforandret siden. Selve instrumentet er lengre (ca 2 m arbeidslengde) og mykere enn vanlige endoskop. For å kunne navigere seg ned i tynntarmslynger med lange krøs benyttes en såkalt ballong-overtube, dvs en myk plasthylse på utsiden av endoskopet med en ballong i enden. Denne ballongen kan inflateres til et visst (ufarlig) trykk og gir da relativ fiksasjon i tynntarm. Ved å føre denne hylsen frem i tarmen, blåse opp ballongen, og så trekke hylse (og endoskop) tilbake, vil den tarmen som er passert, tres inn på skopet og foldes sammen (lik en gardin på en gardinstang). Fra denne posisjonen kan endoskopet føres videre, hylseballongen tømmes, hylsen føres etter, blåses opp på nytt, osv. På denne måten kan en mate seg nedover i tarmen, ideelt sett ca 40 cm per ”drag”. Hvor langt man kommer avhenger av både talent, tarmkonfigurasjon, ev. adheranser, – og ikke minst tålmodighet og pasienttoleranse. I rett kombinasjon av disse faktorene kan en komme helt gjennom tynntarmen, selv om dette i praksis ikke er verken vanlig eller nødvendig.
Det finnes modeller av ballongenteroskop med ballong i enden av endoskopet i tillegg (dobbelt-ballong-enteroskop, DBE), eller kun ballong på hylsen (single ballong, SBE). Teknikken er prinsipielt den samme, men litteraturen inneholder mest erfaringer med DBE-metoden.
Det er en rekke kirurgiske inngrep som medfører endringer i tarmveikartet. Det mest kjente er kanskje ventrikkelreseksjon ad modum Billroth I og II, der sistnevnte gjør ERCP vrient, men sjelden umulig med vanlig instrumentarium, siden avstanden tilbake gjennom tilførende slynge ikke er veldig lang. Vanligvis er det problemer med adheranser og skarpe vinkler som gjør denne prosedyren vanskelig, og da kan BAE løse problemet.
Whipples reseksjon gir en anatomi som minner om B-II-anatomien, med en side-til side-anastomose av jejunum til ventrikkel, men der avstandene ofte er annerledes, og der en må finne en galle- og pancreas-anastomose, istedenfor regulær duodenalanatomi. Her er det også oftest mulig å gjennomføre ERCP med vanlig duodenoskop.
Problemene oppstår først når det lagt en Roux-en-Y anastomose. Dette kan løses på flere ulike måter, men felles for dem er at vi vanligvis trenger et ballongenteroskop for å oppnå nærkontakt med galleveiene.
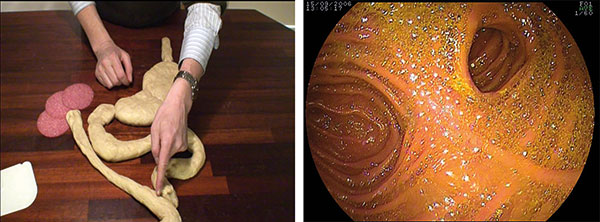
Figur 3. Roux-en-Y med hepaticojejunostomi. Tarmanastomosen til høyre. Løpet opp til leveren er ikke synlig men går oppover til høyre.
Roux-en-Y hepaticojejunostomi innebærer at man deler jejunum 40-50 cm nedenfor Treizske ligament og trekker distale ende opp til leverhilus. Deretter sys proksimale ende inn på dette jejunumløpet. I denne situasjonen må en først navigere forbi duodenalslyngen og et stykke ned i jejunum før man identifiserer tarmanastomosen. Den kan være vid og oversiktlig som på bildet her, da er det vanligvis lett å forstå hvor en skal ta veien videre. Andre ganger er imidlertid anastomosen nesten usynlig, gjemt blant folder og svinger, da kan navigeringen være en utfordring. Den andre utfordringen her er å få intubert det løpet en vanligvis skal inn i, det vil si bakover i en nesten 180 grader sving. Med litt flaks (og talent) kan denne vinkelen ofte rettes ut, slik at en kan fortsette opp roux-slyngen ”i fartsretningen”.
Ofte er røntgengjennomlysning til hjelp for å forstå hvor en befinner seg i farvannet. Bildet her viser optimal konfigurasjon med endoskopet i en alfalslynge via treitzke ligament, og deretter nokså rettløpet opp til hepaticojejunostomianastomosen oppunder leveren på høyre side.
Selve anastomosen til galleveiene er ofte lett å identifisere, særlig hvis anastomosen er lagt helt opp mot leverhilus, med flere vide ostier til ulike segmentganger.
Andre ganger – og særlig hvis det er en anastomosestriktur som er problemet, kan det være vanskelig både å identifisere og intubere anastomosen.
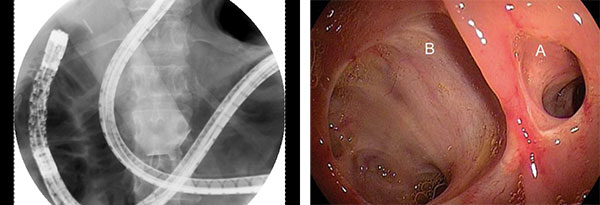
Figur 4. Røntgenbildet viser konfigurasjonen av skopet ved vellykket intubasjon av roux-slyngen.
Hepaticojejunostomien er godt synlig på bildet til høyre.
Vi har etter hvert relativt brukbare instrumenter til ERCP i denne situasjonen, men kanalen i dette endoskopet er både lengre og trangere enn de vi vanligvis bruker, og dette er fortsatt en utfordring, ikke minst i forhold til fin-navigasjon av skoptupp og katetere.
Den andre roux-Y varianten innebærer intakt duodenalslynge og papille, mens roux-slyngen trekkes opp til en ventrikkelrest isteden. Tidligere var dette vanligst å se etter ventrikkelkirurgi pga cancer, men denne anatomien ses nå stadig oftere ved gastric bypass-kirurgi. Prinsipielt er det den samme anastomosen som legges, men ved slankekirurgi legges anastomosen langt nede på jejunum (2 meter) for å redusere absorptiv flate.
Dette betyr at alle tarmstrekkene som må forseres er vesentlig lengre enn ved de andre typene Roux-en-Y kirurgi. Imidlertid lar det seg også her vanligvis gjøre å forkorte og rette ut tarmen slik at det endelige forløpet blir som på røntgenbildet under, med skoptuppen oppe i en luftfylt ventrikkel. I denne situasjonen kan tilgangen til papillen være vanskelig pga den vinklen skopet kommer inn i duodenum på.
For øvrig er imidlertid metodene for intubasjon og manipulasjon av papillen de samme som ved regulær ERCP, og etter hvert blir vi teknisk flinkere også til dette.
Vi ser imidlertid en rask økning i antall pasienter som er slankeoperert, og en andel av disse vil etter hvert få både gallesteinsproblemer, pancreascancer med behov for stentavlastning av galleveier, og ventrikkelpatologi. Det er rom for forbedring i metodene våre for endoskopisk tilgang, og utstyret vil trolig optimaliseres etter hvert. Det er kan imidlertid godt være at det for disse pasientene er mer velegnet med enten perkutane radiologiske teknikker eller kombinasjonsprosedyrer med minilaparoskopi/tomi og direkte tilgang til ventrikkel. I mellomtiden er det likevel betryggende å vite at vi stort sett har mulighet til å finne frem til både galleveier og ventrikkel med tilgjengelig teknologi i dag. Vi må bare være litt tålmodige.