Av Lars Aabakken, Overlege prof. Dr med. Gastromedisinsk undersøkelse, OUS Rikshospitalet og Universitetet i Oslo
Gastrointestinal blødning er fortsatt blant de viktige og farlige indremedisinske akuttsituasjonene, som krever rask og korrekt håndtering for å redusere en ikke ubetydelig mortalitet (fig.1). Endoskopi er en sentral komponent i diagnostikk og behandling, men en rekke andre komponenter er også nødvendige, og både kirurgi og intervensjonsradiologi kan være aktuelle alternativer i utvalgte situasjoner.
Denne oversikten redegjør kort for de mest oppdaterte retningslinjene for temaet, som gjerne deler inn i variceblødninger og andre blødninger. Verken teksten eller referanselisten er uttømmende, men hovedpunktene skulle være dekket.
Uavhengig av mistenkt eller kjent årsak til blødningen må enhver endoskopisk håndtering avventes til pasienten er stabilisert, gode intravenøse tilganger etablert og intensivplass vurdert. Hvorvidt pasienten hører hjemme på intensivavdelingen avhenger av både grad av blødning, forløp forut for innleggelsen, komorbiditet og observasjonsmuligheter på andre enheter, f.eks intermediærenheter med forsterket bemanning.
Håndteringen av disse pasientene krever multidisiplinær kompetanse, og et nært samarbeid med intensivavdeling, kirurg og intervensjonsradiolog er nødvendig.
I tillegg til væske og ev. akutt transfusjon vil det ofte være rimelig å starte behandling med protonpumpehemmere ved innkomst. Dokumentasjonen for dette er nokså svak, men behandlingen er ufarlig, lett tilgjengelig, og iallfall teoretisk av nytte, først og fremst ved å stabilisere koagler.
Dersom det foreligger berettighet mistanke om variceblødning (kjent leversykdom, kjente varicer, suggestiv sykehistorie på lever-cirrhose, rød hematemese) bør man vurdere å starte behandling for å senke splanknikustrykket, fortrinnsvis med terlipressin (Glypressin) 2 mg iv x 6, eller sandostatin 25-50ug/time som kontinuerlig infusjon inntil 5 døgn. I mange tilfeller vil dette kunne stanse en variceblødning, og den endoskopiske behandlingen vil uansett kunne forenkles.
Sortering av pasienter med GIblødning er nyttig, mhp så vel overvåkningsnivå, behov for akutt endoskopi som mulighet for utskrivning. Det finnes flere verktøy som er godt validert for dette formålet, men de er lite i bruk i Norge. De mest kjente er Blatchford scale og Rockall scale, den siste kan benyttes både med og uten gjennomført endoskopi. Det finnes gratis app-programmer som gjør beregningene lettere. Den viktigste praktiske nytten av disse verktøyene er kanskje en høy negativ prediktiv verdi for blødning, slik at en del pasienter kan utskrives på tryggere grunnlag.
Akutt variceblødning er blant de mest dramatiske situasjonene i indremedisinen med høy mortalitet og behov for rask og kompetent behandling. Varicer oppstår oftest i forløpet av levercirrhose, vanligvis på bakgrunn av kronisk hepatitt eller alkoholoverforbruk. To tredeler av pasienter med cirrhose utvikler varicer, og 1/3 av disse blør. Reblødningsrisikoen er også stor og mortaliteten høy.
Mens injeksjon av inflammasjonsfremmende stoffer tidligere var standardbehandling ved øsofagusvaricer er dette nå helterstattet av strikkligering. Denne metoden baserer seg på at man suger varicen inn i en cap som festes på tuppen av endoskopet. Strikker som er spent ut over denne hette trekkes frem over varicen og snører den av. Flere slike strikker kan settes på i samme seanse, og vil vanligvis bli sittende i 5-10 dager. De etterlater seg et arr og vanligvis vil varicen ha obliterert i dette nivået. Ved kontroll etter 3-4 uker kan ev. ytterligere strikker plasseres. Vanligvis vil 2-3 behandlinger være tilstrekkelig, deretter kan pasienten kontrolleres med økende kontrollintervaller. Elektiv strikkbehandling er teknisk enkelt å gjennomføre, men situasjonen kan være annerledes ved en akutt blødning. Oversikten er allerede dårlig, og blir enda vanskeligere med strikkapparatet på plass. Erfaring og regelmessig praksis er viktig, og varicebehandling bør derfor sentraliseres så vidt mulig.
Fundusvaricer er sjeldnere, men også farligere enn øsofagusvaricer. Behandlingsprinsippene er også annerledes, fordi kaliberet ofte er større, varicene man ser er ofte «toppen av isfjellet» og strikkligatur vil ofte ikke kunne obliterere varicen, dermed er reblødningsrisikoen stor når strikken faller av. Standardbehandling er derfor obliterering med cyanakrylat (Histoacryl). Injeksjon av dette «superlimet» danner en øyeblikkelig lim-trombe i varicen og etter hvert obliterering. Behandlingen kan medføre livstruende embolisering, og er derfor ikke tilgjengelig i bl.a. USA. Teknikken er også litt komplisert med en viss risiko for å ødelegge det endoskopiske utstyret. Resultatene er imidlertid gode og elektiv behandling av fundusvaricer bør vurderes selv ved moderate varicer for å unngå en vanskelig akuttsituasjon.
Noen variceblødninger lar seg ikke stanse endoskopisk. Sengstaken-Blakemore sonde kan da brukes til å komprimere varicene og stanse blødningen til pasienten er stabilisert og/eller ytterligere endoskopisk ekspertise er tilgjengelig. Dette er en sonde med en ballong i enden som legges nasogastrisk, deretter blåses ballongen opp med 250ml luft, deretter etableres et visst drag i sonden slik at ballongen fungerer som en kuleventil i cardia. Det er svært viktig å ta et kontroll rtg. bilde straks etter at sonden er plassert for å sikre at ballongen ikke er inflatert i øsofagus. Sonden har også en ballong for øsofagus, men denne trenger en sjelden å blåse opp.
Mange føler seg usikre på bruken av Sengstaken sonden, og komplikasjonene er alvorlige ved feilbruk. Nylig er det kommet et alternativ i form av «blødningsstent» – en dekket,
selvekspanderende metallstent som kan plasseres uten røntgen eller endoskopi. Erfaringen er begrenset, men foreløpig ser dette ut til å være en god løsning der endoskopi ikke lykkes. Stenten kan ligge en ukes tid, deretter kan ytterligere behandling gjennomføres.
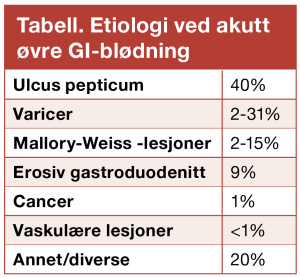 Forekomsten av varicer som årsak til akutt øvre gi-blødning er svært varierende, avhengig av pasientpopulasjon, type sykehus mv. Ved de fleste sykehus er likevel blødning fra ulcus eller mallory-weiss-lesjoner det hyppigste (se tabell). Behandlingen av varicer er spesiell, som beskrevet over. De andre årsakene til blødning håndteres nokså ens, med de samme endoskopiske behandlingsprinsippene: Injeksjonsbehandling alene er sjelden godt nok, det bør kombineres med enten en mekanisk eller en termisk metode. Hvorvidt tillegg av injeksjonsbehandling har betydning er på den annen side mer uklart, de fleste studier har sammenlignet injeksjon med eller uten tilleggsmodalitet. Uansett metode forutsettes teknisk kyndighet og presisjon i plassering av behandlingen, dette kan ofte være vanskelig i en situasjon med dårlig oversikt pga blod og koagler, ofte urolig pasient, og i en del tilfeller problematisk lokalisasjon av den blødende lesjonen.
Forekomsten av varicer som årsak til akutt øvre gi-blødning er svært varierende, avhengig av pasientpopulasjon, type sykehus mv. Ved de fleste sykehus er likevel blødning fra ulcus eller mallory-weiss-lesjoner det hyppigste (se tabell). Behandlingen av varicer er spesiell, som beskrevet over. De andre årsakene til blødning håndteres nokså ens, med de samme endoskopiske behandlingsprinsippene: Injeksjonsbehandling alene er sjelden godt nok, det bør kombineres med enten en mekanisk eller en termisk metode. Hvorvidt tillegg av injeksjonsbehandling har betydning er på den annen side mer uklart, de fleste studier har sammenlignet injeksjon med eller uten tilleggsmodalitet. Uansett metode forutsettes teknisk kyndighet og presisjon i plassering av behandlingen, dette kan ofte være vanskelig i en situasjon med dårlig oversikt pga blod og koagler, ofte urolig pasient, og i en del tilfeller problematisk lokalisasjon av den blødende lesjonen.
Injeksjonsbehandling er det enkleste å beherske og ofte det man tyr til primært. Vanligst er det å injisere adrenalin 1:100 000, i kvadler på 1-2 ml, ideelt sett i en liten sirkel omkring blødningsfokus, for å komprimere/kontrahere det karet som passerer under. Injeksjon i en fast fibrinbunn i et ulcus kan være vanskelig, da kan injeksjon like til siden også være gunstig. I spesielle situasjoner kan en også vurdere å injisere histoakryl, eller såkalt fibrinlim, dvs fibrinogen og aktivator som injiseres enten kombinert i en tolumensprøyte eller sekvensielt. Metoden er lite i bruk i Norge.
Den mest utbredte mekaniske metoden er plassering av metallklips over det blødende karet. Dette etterligner kirurgiske hemostaseprinsipper og er en svært effektiv metode, forutsatt at klipset plasseres korrekt og tilstrekkelig dypt i vevet. Dette kan igjen være vanskelig i en fast fibrin-sårbunn. Den mekaniske utløsningen av klipsene er kan også være problematisk i enkelte posisjoner.
Dersom plassering av mekaniske klips er vanskelig eller en ikke oppnår hemostase kan termisk behandling være et godt alternativ, enten varmebehandling med en såkalt «heater probe», eller vha bipolar diatermi (gold-probe). Prinsippet er det samme, i begge tilfeller brukes varme til å «lodde igjen» karet, delvis kombinert med mekanisk trykk – koaptiv koagulasjon. Her må en utvise varsomhet for å unngå å perforere sårbunnen som kan være tynn. Vår praksis er å benytte dette i de tilfellene der plassering av klips mislykkes.
Argon-plasma koagulasjon (APC) benyttes også til overflatiske blødningsfoci, særlig ved angiektasier. Argongass antennes i tuppen av et kateter og lysbuen som dannes gir svært høy temperatur i et lokalisert område. Metoden er velegnet for mer diffus blødning eller ved tallrike angiektasier, også i tynntarm. Ved ulcusblødning er det mer usikkert hvor god effekten er, trolig er koagulasjonen for overflatisk.
Et nylig tilgjengelig hjelpemiddel er såkalt Hemospray, som er et inert pulver som kan sprayes på det blødende karet, ikke ulikt et pulverapparat for brannslokning. Effekten består i å etablere en klebrig hinne over såret som gir pasientens koagulasjonssystem og øvrige hemostatiske mekanismer anledning til å virke. Den store fordelen med denne metoden er at den ikke krever den samme presisjonen som f.eks. plassering av klips. Den kan også ha en plass ved behandlingen av f.eks. diffuse tumorblødninger. Vi har foreløpig begrensede data, og reblødningsfaren er trolig signifikant iallfall ved arterielle blødninger. Metoden kan likevel vise seg å være verdifull som bridging før overføring til annet sykehus, eller i påvente av mer erfaren endoskopør.
I de aller fleste tilfeller vil en gjøre et forsøk på endoskopisk terapi ved øvre GI-blødning. Dersom dette mislykkes, eller hvis pasienten reblør, er det imidlertid stadig mer usikkert om ytterligere endoskopiske forsøk skal forsøkes. Angiografi med coiling av det blødende karet er svært effektivt ved arterielle blødninger, og tett samarbeid med intervensjonsradiologi er nødvendig hos disse pasientene. Også hos pasienter som ikke har reblødd, men som oppfattes som høyrisikopasienter kan dette vurderes. Kirurgi er også effektiv behandling, og kirurgiske behandlingsalternativer bør vurderes før pasienten er utblødd og ikke lenger tåler et slikt inngrep. Intervensjonsradiologi har imidlertid overtatt for mye av akuttkirurgien ved GI-blødninger, og slik beredskap bør være tilgjengelig hos alle sykehus som steller med akutte gastrointestinale blødninger.
Endoskopisk behandling er fortsatt førstevalg ved blødninger i øvre GI-traktus. Ulike metoder brukes til ulike typer blødninger, og et armamentarium av alternative teknikker er nødvendig for effektiv behandling av disse pasientene. Den må dessuten skje i nært samarbeid med intensivavdelingen, intervensjonsradiologen og kirurgen, og ved reblødninger er ofte andre metoder enn endoskopi mer egnet.