
Mette-Elise Estensen
Av Mette-Elise Estensen, Kardiolog. Anne-Sofie Letting, Gynekolog. Eldrid Langesæter, Anestesiolog. Oslo universitets sykehus, Rikshospitalet
Gravide kvinner med hjertesykdom, og utvikling av hjertesvikt i svangerskapet, har fått mer fokus de siste 5-10 årene. Hjertesyke gravide krever ofte tverrfaglig kompetanse og kan være vanskelig å håndtere fordi det skjer store hemodynamiske endringer under et svangerskap. De hemodynamiske endringene tolereres som regel godt, disse forandringene få store konsekvenser som alvorlig hjertesvikt, og i noen tilfeller kan de gi katastrofale følger under svangerskapet, fødselen eller i den første tiden etter forløsning.
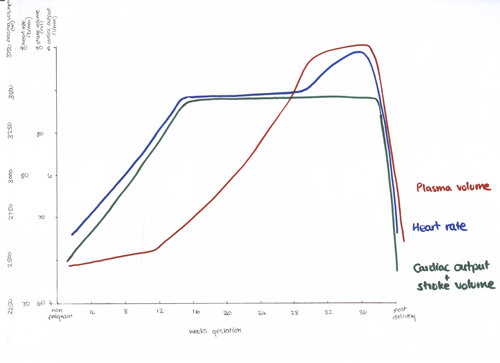
De viktigste hemodynamiske endringene som normalt skjer i alle svangerskap er 30-50 % økning av hjertets minuttvolum, økning i hjertefrekvensen med 10-20 slag pr min, og fall i perifer karmotstand med 20-30 % – jfr. figur 1. Østrogen øker reninnivået og medfører retensjon av natriumklorid og fører til en økning i total mengde kroppsvæske. Under selve forløsningen medvirker smerte, angst og kontraksjoner av uterus til ytterligere endringer i hemodynamikken. I løpet av den første delen av fødselen kan uteruskontraksjoner føre til en økning i blodvolumet med 500 ml, såkalt autotransfusjon. Hjertefrekvensen øker også i denne fasen.
Dette er endringer som tolereres godt av friske hjerter, men som kan være en stor belastning på ikke-friske hjerter. De største hemodynamiske endringene skjer allerede i løpet av første trimester, og størsteparten av endringene har skjedd i løpet av de første 14-16 ukene av svangerskapet.
De hemodynamiske forandringene går vanligvis tilbake etter normale svangerskap. Minuttvolumet, perifer vaskulær motstand, blodtrykket og hjertefrekvensen normaliseres som regel raskt i løpet av de første 1-2 ukene postpartum. Erfaringen viser imidlertid at det tar inntil 6-12 måneder før selve hjerte-karfunksjonen er tilbake til utgangsverdiene før svangerskapet.
Hjertesyke gravide deles inn i 4 grupper, etter hvilken type hjerte-sykdom som foreligger:
Vi har ikke tall på hvor mange kvinner med kardiomyopati, iskemisk hjertesykdom eller arytmi som gjennomgår svangerskap. Vi vet imidlertid at hjertesykdom (både medfødt og
ervervet) kompliserer 0,2 – 4 % av alle svangerskap i vestlige industri-aliserte land. Andelen gravide med koronar hjertesykdom er økende, noe man tror skyldes eldre førstegangs-fødende og økt forekomst av risikofaktorer som diabetes, hypertensjon og overvekt. Udiagnostisert hjertesykdom som avdekkes i svangerskapet ser vi hovedsakelig blant innvandrer kvinner og asylsøkere. Revmatisk klaffesykdom dominerer blant inn-vandrere fra ikke-industrialiserte land.
Figur 1: Physiological Changes in Pregnancy.
Hypertrofisk kardiomyopati
Hypertrofisk kardiomyopati med obstruksjon (HOCM) er høyrisiko-svangerskap. Det anbefales bruk av betablokker (metoprolol) for å forebygge en eventuell arytmi, og som frekvensregulerende behandling for å øke fylningstiden hos de med alvorlig obstruksjon. Metoprolol kan brukes i opptrappende dose (maks dose under svangerskap er 200 mg). Atrieflimmer tolereres dårlig hos disse pasientene, og rytmekontroll til sinusrytme er nødvendig.Vi ser imidlertid at asymptomatiske pasienter uten obstruksjon (HCM) tolererer svangerskap godt.
Dilatert kardiomyopati
Kvinner med dilatert kardiomyopati har på grunn av de store hemodynamiske endringene, økt risiko for forverring og økende dilatasjon under svangerskapet også i perioden postpartum. Symptomene vil være hjertebank, økende dyspnoe og tegn på hjertesvikt. Dersom EF er < 40 %, er det betydelig økt risiko for utvikling av hjertesvikt under svangerskap. Dersom EF er < 20 % er det meget høy risiko for mortalitet, og svangerskap bør da frarådes.
Peripartum kardiomyopati
Peripartum kardiomyopati (PPCM) defineres som hjertesvikt med redusert venstre ventrikkelfunksjon, d.v.s. EF < 45 % siste mnd. av svangerskap, eller i løpet av de 5 første måneder postpartum. Forekomsten er 1 pr 3000 – 15.000 svangerskap, og det er store geografiske variasjoner.
Mortaliteten er opp til 20 %. Det foreligger økt risiko for utvikling av PPCM hos de med hypertensjon, preeklampsi og flerlingesvangerskap.
Som behandlende lege må man ha lav terskel for å henvise eller ta ekko-kardiografi av gravide kvinner med nyoppstått dyspnoe, ødemer og takykardi 50 % av kvinnene som utvikler PPCM får persisterende redusert venstre ventrikkelfunksjon. Disse kvinnene bør frarådes nye svangerskap. Kvinner som får normal venstre ventrikkelfunksjon etter gjennomgått PPCM, oppnår dette vanligvis i løpet av 6-12 måneder etter påbegynt behandling.
Behandlingen er konvensjonell hjertesviktbehandling. Foreløpig er det ikke konsensus på hvor lenge man skal behandles. Men, dersom det ikke foreligger normalisering av venstre ventrikkelfunksjonen, skal man ha livslang behandling. Ved normalisering, er det anbefalt minimum 2 års behandling.
Det foregår mye forskning på temaet PPCM, og det pågår store registerstudier. Behandling med bromokriptin i akuttfasen har vist svært lovende resultater. Det er foreløpig ikke godkjent som behandling, men flere land har tatt det i bruk. I Norge har vi foreløpig vært avventende.
Begynnende hjertesvikt er ofte vanskelig å diagnostisere i svangerskap, da symptomene på begynnende hjertesvikt ofte er de samme som noen kvinner får ved normale svangerskap; dyspnoe, lett tachycardi, og hevelse i underekstremitetene. Pro-B-natriuretisk peptid (ProBNP) er en markør på hjertesvikt som kan være nyttig å ta for å følge utviklingen av svikten. Selv om proBNP kan øke litt i normale svangerskap, så vil man se høyere verdier ved utvikling av hjertesvikt.
Behandlingen ved utvikling av hjertesvikt hos gravide og perioden postpartum er som ved konvensjonell sviktbehandling: betablokker, diuretika og ACE-hemmer (skal kun brukes postpartum). Ved EF < 30 % bør man vurdere å starte behandling med antikoagulasjon.
Hos kvinner som utvikler hjertesvikt i svangerskapet, må man gjøre en fortløpende vurdering av alvorlighetsgraden. Denne risikovurderingen er viktig fordi den sier noe om hvor tett kvinnen skal følges opp, hvor hun skal følges opp, og om hun i det hele tatt bør fortsette svangerskapet. Vi deler inn i lavrisiko, moderat risiko, og høyrisiko svangerskap. Denne inndelingen er basert på hvilken hjertesykdom kvinnen har. Jf Fig.2
Kvinnens hjertesvikt kan forverres under graviditeten, noe som kan medføre at hun da må klassifiseres i en høyere risikogruppe enn ved starten av svangerskapet. Det er viktig å presisere at risikoen hos disse pasientene må vurderes fortløpende gjennom svangerskapet. Dette er et arbeid som er krevende for helsepersonell, og som er en utfordring fordi det krever at ulike profesjoner har tett samarbeid, og ikke minst at ulike sykehus har god dialog rundt pasienten og kan samarbeide rundt oppfølgingen og planleggingen av hvor kvinnen skal følges, behandles og forløses.
Hvor ofte kvinnen skal undersøkes i svangerskapet avhenger av hvor alvorlig hennes hjertesykdom/svikt er. Dette må i hvert enkelt tilfelle individualiseres. I ulike grad bør kontrollene inneholde: Måling av puls og blodtrykk, undersøkelse av urin, auskultasjon av hjerte og lunger, vurdering av almenntilstand og eventuell grad av dyspnoe, samt om det foreligger kliniske tegn til hjertesvikt. Vurdering av funksjonsnivået i svangerskapet, kan undersøkes enkelt ved å gå med den gravide kvinnen i trapp. Man kan da registrere funksjonsnivået, pulsstigning og eventuele endringer i oksygenmetning under aktivitet. Dersom det tilkommer endringer her som ikke kan forklares utifra normale svangerskapsvariasjoner, bør man vurdere å henvise pasienten videre til en kardiologisk vurdering.
Referanser