Akutt hjertestans er blant de hyppigste dødsårsakene i Norge. De som gjenopplives er utsatt for svikt i ulike organer som hjerte og hjerne. Denne artikkelen omhandler utvikling av akutt nyresvikt hos denne pasientgruppen, med spesielt fokus på hyppighet, risikofaktorer, behandling og innvirkning på prognose.
I 2015 ble 2537 tilfeller av akutt, uventet hjertestans utenfor sykehus meldt til Norsk hjertestansregister. Gjennomsnittsalderen var 66 år, to av tre var menn, og blant dem som ble behandlet var 15 % i live etter 30 dager [1]. Det totale antallet som får hjertestans er høyere som følge av uregistrerte tilfeller og hjertestans oppstått i sykehus. Denne artikkelen baserer seg hovedsakelig på en systematisk oversiktsartikkel og en klinisk studie utført ved Oslo Universitetssykehus (OUS) om akutt nyresvikt etter hjertestans [2, 3].
Akutt nyresvikt er et raskt fall i glomerulær filtrasjonsrate (GFR) som utvikler seg over timer til dager. Tilstanden viser seg klinisk ved økning i serum kreatinin og/eller redusert urinproduksjon, ofte ledsaget av elektrolytt- og syre/base-forstyrrelser. En manglende ensartet definisjon av akutt nyresvikt har tidligere skapt usikkerhet rundt sykdommen. Etterhvert har vi fått RIFLE (Risk, Injury, Failure, Loss and End-stage renal disease) [4], AKIN (Acute Kidney Injury Network) [5] og KDIGO (Kidney Disease Improving Global outcome) [6] kriteriene som i hovedtrekk er ganske like. I KDIGO graderes akutt nyresvikt i stadium 1, 2 og 3 ved bruk av både kreatinin- og diurese-kriterier. Bruk av nyreerstattende behandling klassifiseres som stadium 3 (Figur 1) [6].
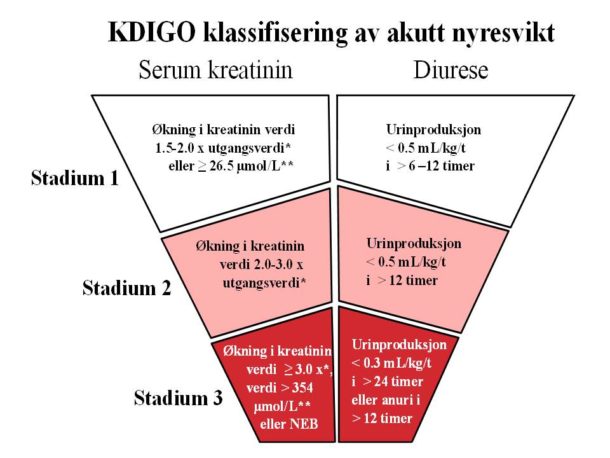
Figur 1. Inndeling av akutt nyresvikt basert på KDIGO-kriteriene.
*Stigningen i serum kreatinin må inntre innen sju dager.
**Stigningen i serum kreatinin må inntre innen 48 timer. NEB: Nyreerstattende behandling.
Hos dem som gjenopplives etter hjertestans er akutt nyresvikt relatert til post-hjertestans syndromet, som skyldes iskemi og reperfusjonsskade samt aktivert koagulasjon og inflammasjon [7]. Dette syndromet fører ofte til svikt av ulike organfunksjoner, og nyrene rammes hyppig. Fra andre alvorlig syke og/eller skadde pasienter vet vi at årsaken til utvikling av akutt nyresvikt ofte er en kombinasjon av kronisk predisponerende faktorer som høy alder, kronisk hypertensjon, diabetes mellitus, hjertesvikt og kronisk nyresvikt, og akutt utløsende agens som hypovolemi, hypotensjon, hypoperfusjon og bruk av nyretoksiske legemidler.
Vi har liten kunnskap om patofysiogiske forhold som fører til utvikling av akutt nyresvikt spesielt hos hjertestanspasienter. Hjertesykdom og nyresykdom er ofte til stede samtidig og har negativ innvirkning på hverandre, såkalt kardiorenalt syndrom. Fra andre pasientgrupper vet vi at akutt nyresvikt ofte er ledd i en systemsykdom med utvikling av akutt svikt i flere organer. Hovedårsakene til akutt nyresvikt ligger ofte utenfor nyren, primære renale årsaker ses relativt sjelden. Tradisjonelt har de patofysiologiske mekanismene bak akutt nyresvikt blitt inndelt i prerenale, renale og postrenale årsaker, eller kombinasjoner av disse (Figur 2).
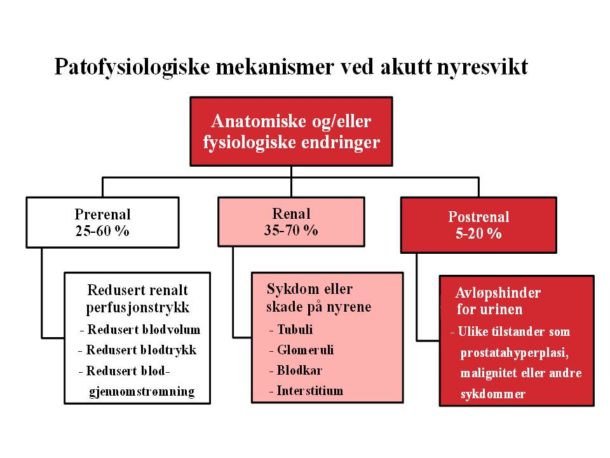
Figur 2. Inndeling av patofysiologiske mekanismer involvert
i utviklingen av akutt nyresvikt.
Forekomsten av akutt nyresvikt etter hjertestans i en systematisk oversiktsartikkel basert på seks studier med moderne diagnosekriterier (RIFLE, AKIN eller KDIGO) var gjennomsnittlig 52 % [2, 8-13]. Den akutte nyresvikten oppsto vanligvis innen to dager etter hjertestansen [2]. I vår undersøkelse av 245 pasienter innlagt ved OUS som følge av hjertestans utenfor sykehus utviklet 112 (46 %) akutt nyresvikt. De fleste av disse hadde lettere grader av nyresvikt (Figur 3) [3].
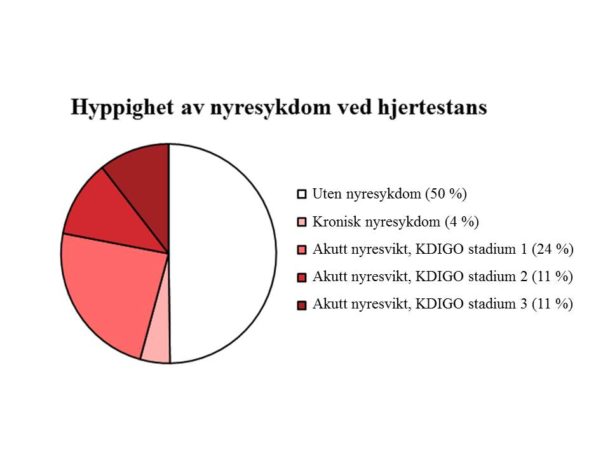
Figur 3. Hyppighet av nyresykdom ved hjertestans i et pasientmateriale fra OUS.
Det er få studier som har sett på forebygging av akutt nyresvikt hos hjertestanspasienter. Ut i fra andre studier av kritisk syke og/eller skadde pasienter vet vi at forebyggende tiltak har dårlig effekt, dette gjelder blant annet bruk av vanndrivende medikamenter og dopamin [6]. Noen tiltak er imidlertid anbefalt for å forebygge nyresvikt, blant annet rask identifikasjon av risikopasienter med tett oppfølging av deres nyrefunksjon ved hyppige blodprøver og diurese-målinger [6]. I tillegg er det viktig å unngå prerenal nyresvikt ved hemodynamisk optimalisering, d.v.s. adekvat bruk av intravenøse væsker, eventuelt supplert med inotrope og/eller vasoaktive medikamenter [6]. Man bør også prøve å unngå bruk av nyretoksiske medikamenter, spesielt til risikopasienter. Vanlig brukte medikamenter med negativ innvirkning på nyrefunksjonen er ikke-steroide antiinflammatoriske legemidler (NSAIDs), angiotensin-konvertase-hemmere (ACE-hemmere), angiotensin II antagonister (AII-blokkere), aminoglykosider og røntgenkontrastmidler. Det er spesielt viktig at en oppdager postrenal nyresvikt i form av urinveisobstruksjon, ultralyd av urinveier egner seg godt til å bekrefte eller avkrefte dette.
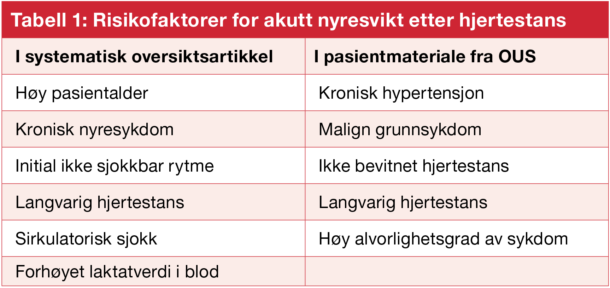
Flere studier har undersøkt risikofaktorer for akutt nyresvikt etter hjertestans. Der inngår både den systematiske oversiktsartikkelen og pasientmaterialet fra OUS (Tabell 1) [2, 3]. Den systematiske oversikten inkluderte både hjertestans oppstått i og utenfor sykehus, men forskjellen på disse gruppene ble ikke sammenliknet. Det var usikkert om tilstedeværelse av kronisk hjertesvikt medførte økt risiko for akutt nyresvikt [2]. I vårt pasientmateriale fra OUS fant vi at nekrose av muskulatur (rabdomyolyse definert som høyeste serum kreatin kinase (CK) verdi over 10.000 U/L) var risikofaktor for akutt nyresvikt etter hjertestans. Vi fant at hyppigheten av rabdomyolyse var henholdsvis 2 % hos pasienter som ikke utviklet nyresykdom, 10 % hos de som utviklet akutt nyresvikt og 28 % hos pasienter som fikk behov for nyreertsattende behandling [3].
Akutt nyresvikt diagnostiseres på samme måte hos hjertestanspasienter og andre typer pasienter. Tilstanden kan være vanskelig å oppdage ved pasientundersøkelse fordi symptomer og tegn kan mangle helt eller inntre sent i forløpet. Diagnosen stilles basert på forhøyet serum kreatinin og/eller lav diurese (Figur 1) [6]. De viktigste oppgavene i en akuttsituasjon er å erkjenne nyresvikten og utelukke pre- og postrenale årsaker. En mer omfattende utredning kan være nødvendig for å skille akutt fra kronisk nyresykdom, og for å oppdage potensielt behandlingsbare årsaker til akutt nyresvikt. Det kan ofte være nyttig å konferere med en nyrelege fordi enkelte tilstander krever spesifikk utredning og behandling.
Utvikling av akutt nyresvikt og bruk av nyreertsattende terapi er ikke omtalt i gjeldende europeiske eller amerikanske retningslinjer for behandling etter hjertestans [14, 15]. Andelen pasienter med akutt nyresvikt som ble behandlet med nyreertsattende behandling var i den systematiske oversiktsartikkelen gjennomsnittlig 33 % [2], tilsvarende tall i vårt pasientmateriale fra OUS var 16 % [3]. Vi vet lite om bruk av nyreertsattende behandling hos hjertestanspasienter, men den internasjonale organisasjonen KDIGO har i deres behandlingsretningslinjer utgitt generelle anbefalinger; uavhengig av pasientkategori [6]. Det er avgjørende at den tilgrunnleggende årsaken må bli ivaretatt, som for eksempel hjertesvikt eller sepsis. Generell organstøttende behandling er viktig, som adekvat bruk av væske, vasopressor, kontroll over blodsukkerverdier og likende [6]. Symptomatisk behandling av væskeoverskudd, hyperkalemi og metabolsk acidose kan brukes alene eller i kombinasjon med nyreertsattende behandling. Det er i denne sammenheng liten grad internasjonal enighet om bruk av nyreertsattende behandling ved akutt nyresvikt, og klinisk praksis varierer mye fra sted til sted. Absolutte indikasjoner for oppstart er livstruende væske-, elektrolytt- og/eller syre/base-forstyrrelser. Utover dette bør oppstart av nyreertsattende behandling vurderes i en bred klinisk kontekst hvor økende grad av nyresvikt og svikt i andre organer taler for tidlig oppstart [6]. Nyreertsattende behandling gis i form av intermitterende hemodialyse eller ulike former for kontinuerlig venovenøs nyreertsattende terapi. Disse behandlingsformene er i hovedsak likeverdige, men kontinuerlig behandling er anbefalt hos pasienter med ustabil hemodynamikk, økt intrakranielt trykk eller generalisert hjerneødem [6].
Både i den systematiske oversiktsartikkelen og i pasientmaterialet fra OUS var tilstedeværelse av akutt nyresvikt forbundet med redusert overlevelse [2, 3], i vårt materiale også dårlig nevrologisk resultat [3]. Dataene fra OUS viste at dødeligheten etter seks måneder var henholdsvis 73 %, 59 % og 31 % hos pasienter med kronisk nyresykdom, akutt nyresvikt og uten nyresykdom [3]. Dette stemmer overens med data fra kritisk syke pasienter som viser at akutt nyresvikt er forbundet med betydelig økt dødelighet, og at prognosen forverres ved økende grad av nyresvikt [16]. De fleste som overlever gjenvinner nyrefunksjonen raskt, men har over tid økt risiko for kardiovaskulær sykdom, kronisk nyresykdom og død [17, 18].
Vi har i denne artikkelen trukket frem noen faktorer assosiert med hjertestans og nyresvikt. Det er utfordrende å forutsi pasientens prognose etter hjertestans. Prediktive modeller er ønskelig for å unngå nytteløs behandling. Europeiske behandlingsretningslinjer anbefaler en multimodal strategi med langvarig observasjon av pasienter med usikker prognose, men omtaler ikke bruk av nyreertsattende behandling [14]. Pasienter med hjertestans og nyresvikt kan ha forsinket oppvåkning som følge av uremisk påvirkning på hjernefunksjonen og/eller redusert utskillelse av legemidler med renal eliminasjon. Flere kliniske studier har vist at over halvparten av dødsfall blant dem som gjenopplives er forbundet med tilbaketrekking av aktiv behandling [19, 20]. I vårt pasientmateriale fra OUS hadde de som fikk nyreertsattende behandling relativt god prognose ved at 50 % var i live etter seks måneder. Blant de overlevende hadde 89 % godt nevrologisk resultat. Samtidig registrerte vi at 9 % av våre hjertestanspasienter med akutt nyresvikt ikke fikk nyreertsattende terapi fordi behandlingen ble ansett som nytteløs på bakgrunn av antatt dårlig prognose [3].
