Utfall i hematologiske parametre finnes ofte hos pasienter som kommer til sykehus med akutte symptomer. I denne artikkelen fokuseres det på noen av de mest vanlige og alvorlige tilstandene man kan komme ut for i vaktsituasjonen. Artikkelen er basert på internundervisning som holdes på medisinsk avdeling Bærum Sykehus.
Det hematopoietiske systemet inkluderer benmargen, lever, milt, lymfeknuter og thymus. Det foregår en enorm omsetning av celler i dette systemet: De røde blodcellene kan sirkulere i 120 dager, blodplatene i 7 dager og granulocyttene i bare 7 timer (1). De ulike cellelinjene deler på plassen i benmargen der nesten all hematopoiese foregår hos voksne. Ved rask økning av en cellelinje som ved for eksempel akutt leukemi, vil normale celler fortrenges, slik at det utvikler seg trombocytopeni og anemi (2). Mistanken om at det foreligger en primær benmargssykdom er derfor større hvis det foreligger utfall i flere cellelinjer enn om det foreligger utfall i kun en linje.
Kasuistikk: Kvinne, 74 år, frisk fra tidligere. Innlagt med få dagers sykehistorie med slapphet og ustøhet ved gange. Hun hadde merket spontane blåmerker og blodige blemmer i munnen de forutgående dager. En uke tidligere hadde hun vært i god form og drevet med hagearbeid. Blodprøver: Hb 7,9 g/dL (11,7 – 15,3), leukocytter 305 x 109/L (3,5-11,0), differensialtelling ikke mulig, trombocytter 14 x 109/L (145-390). Mikroskopi av blodutstryk viste store, umodne celler forenlig med blaster (figur 1).
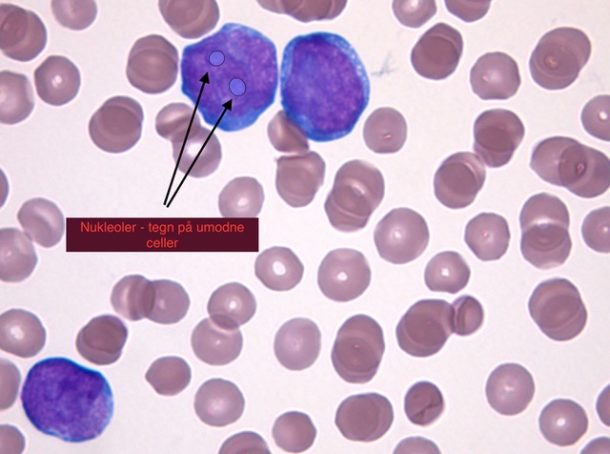
Figur 1: I blodutstryk ses 3 blaster. Disse kjennetegnes av glatt, ukondensert kjernekromatin, de har ofte tydelig nukleol (markert i en av cellene), og en sparsom basofil cytoplasmabrem. Foto: Mette Ekfelt Johansen/Hege Frøen.
Diagnose: Akutt myelogen leukemi.
Leukocytter (LPK) med differensialtelling er en av de vanligste blodprøvene som blir bestilt i akuttmottak. Imidlertid har måling av LPK både lav sensitivitet og spesifisitet, og det kan foreligge alvorlig blodsykdom med både normale, høye og lave verdier. Mange ufarlige tilstander og fysiologiske prosesser gir leukocytose, særlig granulocytose. Granulocyttene lagres i «storage pools» som er mye større enn den sirkulerende populasjonen og i en «marginal pool» som er adherent til karveggen. Disse populasjonene kan raskt mobiliseres til sirkulasjonen ved behov, og kan gi en rask og kraftig leukocytose, også ved ikke sykelige prosesser som for eksempel kraftig trening (3).
Ved akutt leukemi kan det foreligge leukocytose eller leukopeni. I sistnevnte tilfelle kan benmargen være full av leukemiceller, men disse blir ikke sendt ut i sirkulasjonen. Høye eller lave hvite blodlegemer sammen med trombocytopeni og anemi gir mistanke om benmargsoppfyllende prosess. Når man vurderer et blodutstryk gjør man et forsøk på å visualisere den patologiske cellelinjen direkte. Man vil kunne avgjøre om populasjonen er reaktiv eller klonal, og om den er moden (kronisk leukemi) eller umoden (akutt leukemi).
Akutt myelogen leukemi (AML) er en klonal sykdom som gir uhemmet proliferasjon av hematopoietiske celler i benmarg, blod og av og til ekstramedullært. Konsekvensen er alvorlig immunsvikt og ofte systemisk inflammatorisk respons. Det diagnostiseres rundt 150 tilfeller av akutt myelogen leukemi i Norge i året, og dette er den vanligste formen for akutt leukemi hos voksne. AML har ofte et raskt forløp, og ubehandlet er sykdommen alltid dødelig. Symptomene er oftest relatert til cytopenier. Sykehistorien er ofte kort (1-8 uker), med allmensymptomer, blødninger og feber. Affeksjon av gingiva og hud forekommer, mens smerter i skjelettet er sjelden (4). Antall leukocytter kan variere fra lave til svært høye. Leukocytter over ca. 100 10E9/L oppfattes som en øyeblikkelig hjelp situasjon pga. risiko for leukostase. Symptomene er bl.a. dyspnoe, nevrologiske forstyrrelser og organsymptomer forenlig med vaskulær okklusjon slik som f.eks priapisme eller myokardinfarkt. DIC (dissiminert intravaskulær koagulasjon) ses særlig ved akutt promyelocyttleukemi (APL). APL utgjør ca 5% av alle akutte leukemier, og har særlig høy dødelighet forårsaket av blødninger tidlig i forløpet, men meget god prognose hvis man kommer i gang med behandling på et tidlig stadium.
Ved mistanke om akutt leukemi skal utredning startes umiddelbart og oppstart av behandling må skje så raskt som mulig. Utredningen består av taking av blod- og benmargsutstryk/biopsi, blodprøver med tanke på cytopenier, infeksjon, tumorlyse og DIC. Ved anemi og alvorlig trombocytopeni er det indikasjon for transfusjon, og pasienter med symptomer eller tegn på infeksjon behandles med bredspektret antibiotika intravenøst. Tumorlyse forebygges eller behandles med intravenøs væske og allopurinol. Symptomer og tegn på APL er hud- og slimhinneblødninger, trombocytopeni, økt d-dimer og lav fibrinogen. Behandlingen er rask oppstart med all-trans retinsyre (Vesanoid) på mistanke, transfusjon av trombocytter og fibrinogen ved lave verdier og overflytting til spesialisert hematologisk avdeling (5).
Kasuistikk: Tidligere frisk mann på 62 år innkommer med sterke smerter i thoracalcolumna og slapphet. Blodprøver viser Hb 10,2g/dL (11,7-15,3), leukocytter 5,6 x 109/L (3,5 – 11,0), normale hvite med differensialtelling, trombocytter 305 x 109/L (145-390), normal kalsium og nyrefunksjon.
Kombinasjonen av sterke smerter i skjelettet og anemi gjør myelomatose til en aktuell differensialdiagnose. Det ble tatt serum protein elektroforese som viste en M-komponent IgA kappa på 18 gram/liter, benmargsprøve viste plasmacelleneoplasi, og CT av skjelettet viste multiple osteolytiske lesjoner. Diagnose: Myelomatose med to CRAB-kriterier: Skjelettsykdom og anemi. CRAB er en forkortelse for fire ulike sykdomsmanifestasjoner som hver for seg gir behandlingsindikasjon: Hyperkalsemi, nyresvikt, anemi og osteolytiske lesjoner.
Myelomatose er en B-cellemalignitet der akkumulasjon av maligne immunoglobulinproduserende plasmaceller gir aktivering av osteoklaster og nedregulering av osteoblaster med bendestruksjon og smertefulle frakturer som resultat. Selv om det har kommet flere nye medikamenter de siste årene, er sykdommen fremdeles ikke kurabel og preges av tilbakefall som kommer med stadig kortere mellomrom. En studie viste at 73% av pasientene med myelomatose hadde anemi ved diagnosetidspunktet, 58% skjelettsmerter, 48% forhøyet kreatinin og 28% hyperkalsemi (6). I 2017 ble det diagnostisert 435 nye tilfeller av myelomatose i Norge (7).
Serum protein elektroforese og frie lette kjeder tas for å påvise monoklonal komponent. Eventuelle CRAB-manifestasjoner påvises ved blodprøver og CT av skjelettet, og det tas benmargsbiopsi og utstryk for å kvantitere antall plasmaceller. Initial behandling er væske og zoledronsyre ved hyperkalsemi, væskebehandling ved nyresvikt, smertelindring, antibiotika ved infeksjon og transfusjon ved alvorlig anemi. Oppstart av behandling må skje så raskt som mulig etter at diagnosen er stilt. Behandlingsvalg avhenger av pasientens alder og allmenntilstand. Pasienter opp til 70 år i rimelig god form tilbys høydosebehandling med melfalan etterfulgt av reinfusjon av autologe stamceller. Disse er på forhånd høstet fra blodet til pasienten ved cytaferese og frosset ned. En aferesemaskin separerer ut de cellene man ønsker å høste, og sender de andre tilbake til sirkulasjonen. For å mobilisere stamceller over i blodet behandles pasienten med cellegift, og deretter gis benmargsstimulerende behandling med G-CSF (Granulocytt kolonistimulerende faktor) i noen dager.
Kasuistikk: Kvinne på 19 år, tidligere frisk. Slapp og sliten de siste ukene. Ikke infeksjon, diare eller smerter, men hadde bemerket brunlig urin. Ved innkomst var Hb 4,5 g/dL. Det var upåfallende klinisk status, spesielt ikke purpura eller petecchier. Blodprøver for øvrig: Trombocytter 25 x 109/L (145-390). Bilirubin og laktat dehydrogenase (LD) var forhøyet, haptoglobin var ikke detekterbar og nyrefunksjonen var normal. Blodutstryk viste ca 5% schistocytter («hjelmceller») (se figur 2).
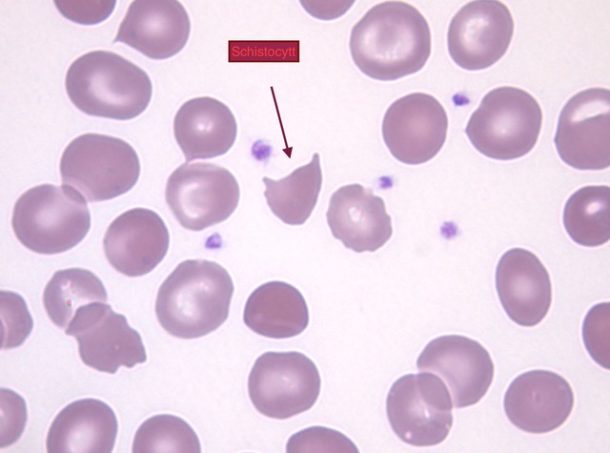
Figur 2: Blodutstryk med schistocytter/hjelmceller. Disse dannes ved mekanisk fragmentering av røde blodlegemer pga fibrintråder i blodbanen forårsaket av trombotisk mikroangiopati. Schistocytter har typisk to spisse ender og bærer preg av å være «kuttet over». Foto Mette Ekfelt Johansen/Hege Frøen.
Diagnose: Akvirert trombotisk trombocytopen purpura (TTP).
Akvirert TTP er en sjelden, livstruende trombotisk mikroangiopati karakterisert ved mekanisk intravaskulær fragmentering av røde blodlegemer, okklusjon av små kar og trombocytopeni pga. forbruk. Det kan tilkomme ulik grad av organskade som nyresvikt og nevrologiske symptomer. Tilstanden skyldes antistoffer mot ADAMTS13 – et enzym som bryter ned von Willebrand faktor til mindre fragmenter. Det finnes flere andre årsaker til trombotisk mikroangiopati bl.a. Shiga-toxin og komplement-dysregulering, og tilstanden kan være sekundær til graviditet, kreft og medikamenter. Diagnosen stilles ved funn av hemolytisk anemi, trombocytopeni og schistocytter i blodutstryk. Hos den typiske pasienten utgjør schistocytter over 1% av erytrocyttene. Plasmautskiftning startes umiddelbart på mistanke. Dette fjerner antistoffet og tilfører ADAMTS13 enzym. Uten rask behandling er mortaliteten høy. Før oppstart tas blodprøve til utredning med bl.a. ADAMTS13 aktivitet, men svaret kommer oftest for sent til å bidra til diagnostisk avklaring før behandling må starte (8).
Kasuistikk: 60 år gammel mann med flere måneders symptomer med slapphet og nedsatt allmenntilstand. Klaget over prikking i fingre og tær og følte seg deprimert. Blodprøver: Hb 6,4 g/dL (12 – 16), MCV 108 fL (82-98), retikulocytter 10 109/L (10-90), LD 900 U/L (115-255), haptoglobin nedsatt. Vitamin B12 82 pmol/L (180-670), metylmaleonsyre (MMA): Forhøyet over 0,75. Påvist antistoffer mot intrinsic faktor.
Diagnose: Mangel på vitamin B12 pga perniciøs anemi.
Vitamin B12 er essensiell for DNA-syntesen i alle celler. Mangel på vitaminet kan derfor gi symptomer fra alle organsystemer, men den umiddelbare virkningen er størst i vev med rask celledeling, slik som i beinmargen og tarmslimhinnen. De nevrologiske symptomene som skyldes demyelinisering er de mest alvorlige. Klinisk ses bl.a. gulfarget hud, petecchier, infeksjonstendens, sårhet i munnen, parestesier og ataxi. Pasienten kan presentere seg med grav anemi. I blodprøvene finnes typisk makrocytær anemi (høy MCV) uten kompensasjon (lave eller normale retikulocytter) og høy LD som gjenspeiler at erytropoiesen er ineffektiv. I tillegg kan man se trombocytopeni og leukopeni. I blodutstryk kan man se store, ovale erytrocytter (makro-ovalocytter) og hypersegmenterte granulocytter (9).
De kliniske manifestasjonene ved anemi avhenger av hvor fort tilstanden har utviklet seg, og pasientens evne til å kompensere. Pasienter som har utviklet anemi over tid kan klage over brystsmerter, nedsatt treningskapasitet, dyspnoe, svakhet, fatigue og svimmelhet.
Det finnes flere måter å kategorisere en anemi på. Man bør vurdere om det foreligger nedsatt produksjon (lave retikulocytter), økt destruksjon (høye retikulocytter) eller blodtap. Man får ofte en del informasjon ved å se på størrelsen av erytrocyttene målt ved MCV (mean corpuscular volume) se tabell 1. Man må alltid samtidig vurdere reticulocyttene da disse er store og retikulocytose gir økt MCV.

Tabell 1. Inndeling av anemi etter MCV og oversikt over aktuelle diagnoser.
Ved utredning av normocytær anemi er vurdering av retikulocytter særlig nyttig. Normalverdi er 1-3% av den totale populasjonen av røde blodlegemer, og avspeiler om det foregår en kompensatorisk oppregulering av erytropoiesen som respons på nedsatt hemoglobinverdi. Ved blødning vil det typisk gå ut et signal om behov for økt produksjon av erytrocytter og retikulocyttene vil øke. Ved en aplastisk anemi/benmarssvikt eller ved alvorlig nyresvikt (mangel på erytropoietin) vil retikulocyttene være lave eller i nedre normalområde. Det samme gjelder for sekundære anemier relatert til kronisk inflammasjon, infeksjon og kreft. Se tabell 2.

Tabell 2. Relevante blodprøver ved initial utredning anemi.
Referanser
1. Murphy M, Pasi K, Mead A. Haematological disease. Kumar and Clark`s Clinical Medicine. 9 ed: Elsevier; 2017.
2. Scadden D, Silberstein L. Hematopoietic Microenvironment. Hematology basic principles and practice. 2018:119-26.
3. Janz T, Dupre A. White Blood Cell Disorders. Rosen`s Emergency Medicine: Concepts and Clinical Practice2018. p. 1480-4.
4. Faderl S, Kantarjian HM. Clinical Manifestations and Treatment of Acute Myeloid Leukemia. Hematology: Basic Principles and Practice2018. p. 924-43.
5. Nasjonalt handlingsprogram maligne blodsykdommer. Helsedirektoratet; 2018.
6. Rajkumar S. Clinical features, laboratory manifestations, and diagnosis of multiple myeloma. 2019 26.04.2019. In: UpToDate [Internet]. UpToDate. 14.03.2019. Available from: https://www.uptodate.com/contents/6649.
7. Kreftregisteret. Årsrapport 2017 med resultater og forbedringstiltak fra Nasjonalt kvalitetsregister for lymfoide maligniteter. Oslo; 2018.
8. Go RS, Winters JL, Leung N, Murray DL, Willrich MA, Abraham RS, et al. Thrombotic Microangiopathy Care Pathway: A Consensus Statement for the Mayo Clinic Complement Alternative Pathway-Thrombotic Microangiopathy (CAP-TMA) Disease-Oriented Group. Mayo Clin Proc. 2016;91(9):1189-211.
9. Janz T, Dupre A. Anemia and polycytemia. Rosen`s Emergency Medicine2018.