Vidar Ruddox, Avdelingssjef PhD, Indremedisinsk avdeling A, Sykehuset i Vestfold
Arnhild Bakken, Forskningskoordinator, PT, PhD, Oslo Universitetssykehus Ullevål
Sigrun Halvorsen, Avdelingsleder, Professor dr. med., Hjertemed.avd, Oslo Universitetssykehus Ullevål
Dan Atar, Forskningssjef, Professor dr. med., Hjertemed.avd og, Medisinsk klinikk, Oslo Universitetssykehus Ullevål
John Munkhaugen, Utdanningskandidat i kardiologi, PhD, Oslo Universitetssykehus Ullevål og seniorforsker i medisinsk avdeling Drammen sykehus. Leder forskningsgruppen NORCOR
Det var ikke før på 1980-tallet at moderne medisin fikk gode sekundærforebyggende tiltak etter hjerteinfarkt. I forkant av dette hadde tre studier vist effekt av betablokkere, et medikament som så dagens lys nesten to tiår før. En av disse tre studiene var norsk.
De første rapportene om betydningen av kardiovaskulære risikofaktorer for utvikling av hjerteinfarkt og annen aterosklerotisk hjertesykdom ble publisert først på 1950-tallet (1).
Fra 1920-årene hadde man observert at infarktpasienter ofte hadde høye nivåer av kolesterol (2). Gjennom store observasjonsstudier som
Framingham (3) og røyke studiene (4) ble betydningen av disse risiko-faktorene for koronarsykdom og død i økende grad anerkjent. Den gunstige effekten ved livstilstiltak som røyke-slutt (5), sunt kosthold (6) og fysisk aktivitet (7) hadde på forekomsten av hjerteinfarkt ble gradvis dokumentert i løpet av 1960- og 1970-tallet gjennom observasjons studier og
i randomiserte studier. Effekten av medikamentell behandling av høyt blodtrykk ble også dokumentert i samme tiår (8).
Effekten av betablokkere (9-11) ble først dokumentert på 80-tallet. Sir James Black fikk nobelprisen i fysiologi og medisin i 1988 på bakgrunn av oppdagelsen av viktige prinsipper ved medikamentell behandling. Utviklingen av beta-blokkeren propranolol på starten av 1960-tallet var en av hovedårsakene til det. Hans utgangspunkt var interessen for effekten av adrenalin på hjertet. Betablokkeren revolusjonerte behandlingen
av angina pectoris, og tre store randomiserte betablokkerstudier på 80-tallet viste en formidabel beskyt-tende effekt etter et hjerteinfarkt.
En av de tre studiene, Timololstudien, var norsk, ledet av Professor Terje Pedersen (9). Timololstudien viste reduksjon av primært endepunkt totaldød på 39,4%, en effekt vi sjeldent ser ved legemiddelstudier
i dag.
Senere på 1980-tallet ble acetylsalisyl syre innført som standard behandling etter hjerte-infarkt (12). Den kausale betydningen av kolesterol ble dokumentert først med 4S studien i 1994 (13). Sistnevnte var et banebrytende norsk bidrag til forskningen, og i sin milepælsartikkel viste Terje Pedersen at simvastatin reduserer LDL-kolesterol og forekomsten
av re-infarkt og totaldød med henholdsvis 40% og 30%. Hjertesvikt med redusert ejeksjonsfraksjon kan være (og er som oftest) en følge av et hjerteinfarkt, og SAVE studien (14) stadfestet i 1992 en positiv effekt av hemming av angiotensin systemet hos denne gruppen.
Obstruksjon av blodstrømmen til hjertets kransårer ble tidlig ansett som en alvorlig og dødelig hendelse, og i 1912 skrev Herrick at “The importance of absolute rest in bed for several days is clear” (15). Tiltak for å reetablere blodstrømmen i koronararteriene kom først på slutten av 1960-tallet med etableringen av koronar bypasskirurgi (CABG) som behandlingsform. Chazov og medarbeidere fikk æren for introduk-sjonen av reperfusjonsbehandling i 1975 ved å gi streptokinase direkte
i den blokkerte koronararterien hos pasienter med akutt hjerteinfarkt (16). På slutten av 1980- og starten av 1990-tallet skjedde det en revolusjon innen koronar re-vaskularisering, og på slutten av nittitallet ble
den danske DANAMI studien (17) toneangivende i å etablere primær PCI ved akutt hjerteinfarkt.
Etter disse pionerstudiene har inn føring av høysensitive troponiner endret diagnostikken av hjerteinfarkt og det har skjedd store fremskritt
i hjerteinfarktbehandlingen. Utviklingen av nye stenter i PCI behandlingen har pågått nærmest kontinuerlig, slik at risiko for den fryktede restenoseringen er betydelig mindre enn tidligere. Vi har også gjennom inneværende århundre fått en rekke nye platehemmere, antikoagulantia, lipidsenkere og antidiabetika med til dels betydelige effekter på prognosen.
I løpet av 1990-tallet økte antallet vitenskapelige publikasjoner som dokumenterte effekten av koronare intervensjoner, farmakologisk behandling og livsstils-intervensjoner betydelig. Hjerterehabilitering, dvs. summen av alle kliniske tiltak som bidrar til at pasientene gjennomfører livsstilsendringer, bruker medisiner som forskrevet og reetablerer eller forbedrer sin fysiske, mentale og sosiale tilstand, ble også i økende grad etablert og dokumentert i denne perioden. Effekten av strukturert
og tverrfaglig hjerterehabilitering ble først dokumentert i Norge ved Vestfold Heart Care Study (18) på starten av 2000-tallet.
De første europeiske retningslinjene for forebygging av koronarsykdom ble publisert i 1994 (19), og i 2016 ble den sjette versjonen av de europeiske retningslinjene publisert (20). Tilsvarende har det kommet egne retningslinjer for ST-elevasjons infarkter (STEMI) i 2017 (21), non (N) STEMI og ustabil koronarsykdom i 2020 (22), dyslipidemier (23) og kronisk koronarsyndrom i 2019 (24). Kronisk koronarsyndrom erstatter i dag det gamle begrepet stabil koronarsykdom. Det understrekes at dette ikke er en stabil sykdom, men en tilstand som krever kontinuerlig og aktiv oppfølging (25). Anbefalingene i de ulike europeiske retningslinjer er stort sett sammenfallende og blir rutinemessig gjennomgått av den norske søsterorganisasjonen Norsk Cardiologisk Selskap.
Selv om et stort antall faktorer bidrar til utvikling og progresjon av koronarsykdom, er det solid dokumentert at vi skal overvåke og behandle de tradisjonelle kardiovaskulære risikofaktorene, som beviselig reduserer total død, sykelighet og bedrer helse og livskvalitet hos denne pasientgruppen.
Tabell 1 gir en oversikt over sentrale anbefalinger for risikofaktorkontroll etter gjennomgått hjerteinfarkt fra de nyeste europeiske retningslinjer for koronarforebygging (20) og kronisk koronarsyndrom (24). De aller fleste behandlingsmålene i Tabell 1 har evidensgrad I (A eller B) som er den sterkeste grad av anbefaling som kan gis i en internasjonal retningslinje.
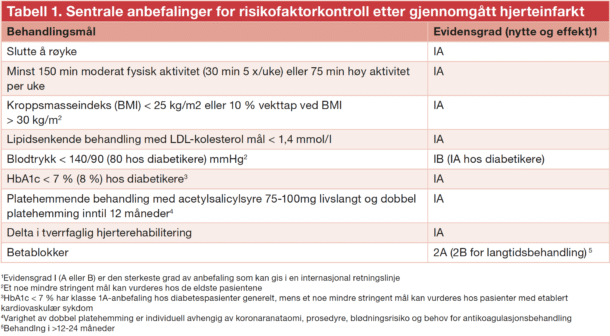
Det nye behandlingsmålet for LDLkolesterol kan være krevende å nå for mange pasienter, men strategien er å starte med høyintensitets-statin (Atorvastatin >=40 mg/dag eller Rosuvastatin >=20 mg/dag), trappe opp til maksimalt tolererbare dose etter noen uker og legge til Ezetimibe dersom man ikke når behandlingsmålet. PCSK9-hemmer er foreløpig forbeholdt koronarpasienter der det er innvilget individuell refusjon eller ved egenbetaling i Norge. Individuell refusjon kan innvilges ved primær hyperkolesterolemi eller ved etablert aterosklerotisk sykdom (sekundærprevensjon) og LDL-kolesterol 4 mmol/L eller høyere under maksimal tolerabel dose med andre lipidsenkere.
Selv om de ulike klassene av antihypertensiva er sidestilt, er ofte angiotensiblokkere førstevalg, spesielt ved tilleggstilstander som hjertesvikt, kronisk nyresvikt eller diabetes. Anbefalingene for behandling med betablokkere er svakere nå enn i tidligere retningslinjer, men den har fremdeles en klasse 2 anbefaling etter både STEMI og NSTEMI. Dette betyr at den bør gis. Pågående randomiserte studier, blant annet den norske BETAMI studien (26), undersøker nå effekten av betablokkerbehandling hos post-infarktpasienter med venstre ventrikkels ejeksjonsfraksjon >40%.
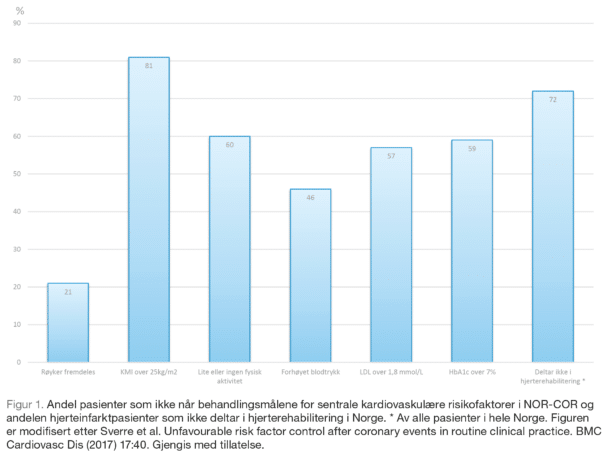
Til tross for sterke og klare anbefalinger i internasjonale retningslinjer, har NOR-COR gruppen gjennom flere publikasjoner (27, 28) dokumentert at flertallet av pasientene hadde usunn livsstil og dårlig risikofaktorkontroll etter gjennomgått hjerteinfarkt. Det er også bekymringsfullt at knapt 30% deltar i hjerterehabilitering. Figur 1 viser andelen pasienter som ikke når behandlingsmålene for sentrale kardiovaskulære risikofaktorer i NOR-COR studien og andelen hjerteinfarktpasienter som ikke deltar i hjerterehabilitering i Norge.
Selv om vi har fått en rekke nye farmakologiske behandlingsmuligheter de siste årene, er den store utfordringen i dag å hjelpe og motivere pasienter til å gjennomføre nødvendige livsstilsendringer og sikre hjørnestens-behandling med blodtrykkssenkere, lipidsenkere og antidiabetika. For å oppnå dette er det viktig å ha fokus på medikamentetterlevelse, (selv-opplevde) bivirkninger og ikke glemme å alltid snakke med pasientene om viktigheten av sunne levevaner.
Men, utfordringen er også å få tak i pasientene. Som NOR-COR studien viser så er ikke risikofaktorkontroll, livsstilsintervensjon og deltakelse i hjerterehabiliteringsprogrammer god nok.
Standardiserte epikrisemaler kan gi mer utfyllende og spesifisert informasjon til pasienter og fastleger. Avgjørende tiltak er systematisk foreskrivning av nikotinerstattende behandling til røykere og henvisning til hjerterehabilitering og andre tilgjengelige tilbud utenfor sykehuset som trolig bør gjennomføres i enda større grad enn hva som er tilfelle i dag.
Her har indremedisineren en sentral rolle!
Interessekonflikter:
VR har mottatt konsulenthonorar fra Bayer og foredragshonorar fra MSD og Novartis. AB: ingen interessekonflikter. DA har mottatt foredragshonorar fra Sanofi, Amgen, Bayer, Astra-Zeneca, MSD, Novartis. JM har mottatt foredragshonorar fra Sanofi, Amgen og Bayer.