Overlevelse til høy alder kan være ledsaget av alvorlige, progredierende sykdommer med betydelige negative effekter på livskvalitet, funksjon og symptombyrde. Geriatriske pasienter med alvorlige, kroniske sykdommer plages ofte av sammensatte fysiske, psykiske, kognitive, funksjonelle og sosiale utfordringer over tid. Pasientbehandling, inkl. palliativ behandling, vil kunne profitere på målrettet samarbeid mellom fagfeltene geriatri og palliasjon.
Marc Vali Ahmed, seksjonsleder og overlege, Geriatrisk avdeling, Oslo universitetssykehus Ullevål
Eilsabeth Forfang, overlege palliativt team Bærum Sykehus, Medisinsk avdeling, Vestre Viken
Med dette innlegget ønsker vi å belyse behovet for palliasjon til geriatriske pasienter, fellestrekk mellom geriatri og palliasjon, og tematisere hvordan pasientbehandling kan profitere på samarbeid mellom fagfeltene geriatri og palliasjon.
Verdens helseorganisasjons definisjon av palliasjon er aktiv behandling, pleie og omsorg for pasienter med uhelbredelig sykdom og begrenset levetid. Hensikten er å forbedre livskvaliteten til pasienter og deres pårørende i møte med livstruende sykdom ved forebygging og lindring av lidelse, tidlig identifisering, grundig kartlegging, vurdering og behandling av smerte og andre problemer av fysisk, psykososial og åndelig art (1).
Grunnleggende palliasjon inkluderer kartlegging av symptomer og plager, symptomlindring, informasjon, pårørendearbeid, terminal pleie samt kommunikasjon og dokumentasjon. Dette bør kunne tilbys uansett fagområde, behandlings- og omsorgsnivå (2).
Palliasjon har den senere tiden utviklet seg til et eget fagområde med egne behandlings- og pleietilbud og spesialutdannet personell, ofte omtalt som det spesialiserte palliative tilbudet. Dette spesialiserte behandlingstilbudet bør tilbys pasienter med palliative behov hvor man ikke kommer i mål med grunnleggende palliasjon.
Den indremedisinske spesialiteten geriatri inkluderer utredning og behandling av eldre pasienter (vanligvis over 65 år) ved akutte og kroniske sykdommer, forebyggende arbeid, rehabilitering og omsorg ved livets slutt inkludert palliativ behandling (3). Geriatri er et sykehusfag som samarbeider med primærhelsetjenesten (kommunehelsetjenesten, fastleger, sykehjem) og pårørende. Faget er ikke et organ-spesifikt fag og mye av behandlingen baserer seg på tverrfaglige vurderinger. Behandlingen har som hovedmål å optimalisere den eldre pasientens funksjonsevne og øke livskvalitet og autonomi. Geriatriske pasienter kjennetegnes av sammensatte helseproblemer og det behandles sjelden en isolert problemstilling. Geriateren skal balansere målrettede, kurative intervensjoner og behandling for å gjenopprette tapt funksjon, men også sikre god livskvalitet, helhet og tilstrekkelig lindring av plagsomme symptomer, ikke minst i livets sluttfase (4).
Tradisjonelt har den palliative pasientpopulasjonen vært kreftpasienter med antatt forventet levetid mindre enn ett år. De senere årene er det imidlertid blitt mer fokus på at palliasjon bør inkluderes i omsorgen for pasienter med alle typer livstruende sykdommer og at palliasjon ikke kun dreier seg om behandling og lindring ved livets slutt, men bør introduseres tidlig i forløpet (figur 1, figur 2) (5). Videre vektlegges det i palliasjon at god symptomlindring ved medikamentell behandling alene er utilstrekkelig, men avhengig av et samspill av ikke medikamentell og medikamentell behandling i et tverrfaglig behandlingsopplegg.
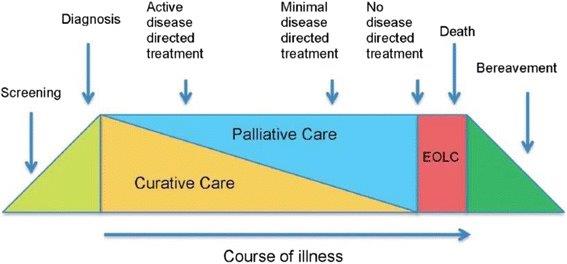
Norske helsemyndigheter har publisert flere rapporter hvor man oppfordrer til å etablere et tilbud om palliativ behandling uavhengig av diagnose eller prognose, men ut ifra behov for palliativ behandling (2, 6). Uhelbredelig sykdom oppstår ofte i høy alder, den geriatriske og palliative pasientpopulasjonen vil ofte være overlappende og den geriatriske pasientpopulasjonen fremheves som en pasientgruppe som bør ha tilgang til palliativ behandling (2, 6).
Tidligere ble man spesialist i geriatri ved å oppnå spesialiteten i indremedisin, gjennomføre 2 års tjeneste ved geriatrisk avdeling (hvorav ett år i gruppe-I institusjon), tilegne seg ferdigheter og kunnskap om relevante aspekter og tilstander (avspeilet ved et attestasjonsskjema) samt deltakelse ved nødvendige kurs (7). Utdanningsløpet er nå redigert i henhold til ny spesialistforskrift (8).
Palliativ medisin er foreløpig ikke en egen spesialitet i Norge, slik det er i andre land, f.eks. Storbritannia. Det er etablert en forsøksordning med et kompetanseområde palliativ medisin. Kompetanseområdet er en toårig påbygning til en klinisk spesialitet for leger. For å oppnå kompetanseområdet må man dokumentere minst to års tjeneste innen palliativ virksomhet, hvorav ett år ved palliativt senter på sykehus, gjennomføre spesifisert kursutdanning og inneha praktiske ferdigheter i henhold til en sjekkliste (9). Norsk forening for palliativ medisin arbeider for å etablere palliativ medisin som egen medisinsk spesialitet og i 2020 vedtok Stortinget å be regjeringen etablere palliativ medisin som en medisinsk spesialitet eller påbyggningsspesialitet (10).
Overlevelse til høy alder kan være ledsaget av alvorlige, progredierende sykdommer med betydelige negative effekter på livskvalitet og funksjon.
Kroniske sykdommer med redusert forventet levetid (hjertesvikt, KOLS, nyresvikt, nevrodegenerative og andre nevrologiske lidelser) gir ofte plagsomme symptomer som smerter, kvalme, dyspne, angst, depresjon og tretthet, tross sykdomsrettet behandling.
Det er viktig å være klar over barrierer som kan påvirke tilbudet om palliativ tilnærming til alvorlig syke, geriatriske pasienter. Fokus på akutt og kurativ behandling, pasientens egne og behandlernes holdninger overfor sykdom i høy alder, tradisjonspreget organisering og ressursfordeling i palliativ omsorg med fokus på kreftpasienter er nevnt tidligere, særlig gjeldende for eldre pasienter innlagt på sykehus (11). Behandlere i spesialist- og primærhelsetjenesten kan mangle kompetanse i å identifisere behovet eller initiere palliative tiltak. Atypiske og sammensatte symptomer og pasientenes nedsatte funksjonsevne kan maskere behov. Suboptimal samhandling på tvers av nivåene i helsevesenet, ressursmangel, krevende logistikk og organisering kan også gi opphav til et dårligere tilbud.
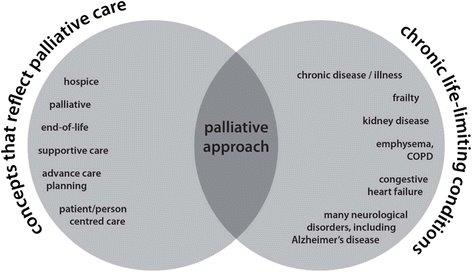
Forekomsten av demens er økende. Symptomer som smerter, nevropsykiatriske symptomer, svelge- og spisevansker eller interkurrent sykdom hos pasienter med økende kognitiv svikt som ikke kan uttrykke seg på vanlig måte byr på ekstra utfordringer for behandlere og omsorgspersoner.
Symptomene hos eldre er ofte sammensatte og begrunnet i fysiske, psykiske, kognitive, funksjonelle og sosiale utfordringer. Sykdomsforløpet hos alvorlig syke geriatriske pasienter kan strekke seg over uker, måneder eller i noen tilfeller år (12). Ofte kan et slikt sykdomsforløp være preget av krevende beslutninger i forhold til behandlingsvalg, symptomlindring og psykososiale problemer.
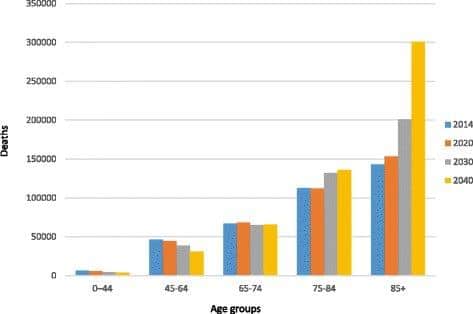
Selv om de fleste eldre i Norge i dag er vitale, bør man regne med at omtrent 20-25 prosent av alle personer over 85 år lever med skrøpelighet (13). Skrøpelige personer preges av langtkommne aldersforandringer, multisykelighet, polyfarmasi, dårlig ernæringsstatus og behov for hjelp i det daglige. En skrøpelig person har redusert motstandskraft mot ytre påvirkninger på grunn av redusert fysiologisk reservekapasitet (14). Tilstanden er knyttet til økt risiko for sykdom, økt risiko for komplikasjoner til medisinsk behandling, funksjonstap med nedsatt livskvalitet og høyere dødelighet. Mange skrøpelige geriatriske pasienter har av den grunn behov for hyppig helsehjelp. Behovet genereres av tilbakevendende akutte tilstander med endringer i symptombildet og økende hjelpe- og omsorgsbehov på bakgrunn av fallerende funksjon, bivirkninger av sykdomsrettet behandling og økende multiorgansvikt. Denne voksende gruppen pasienter har behov for palliativ behandling (figur 3), (15).
Uansett diagnose og alder kan det være krevende å identifisere pasienter med palliative behov. For geriatriske pasienter kan verktøy som «Bred geriatrisk vurdering», «Identifisere palliativ pasient» eller «forhåndssamtaler» egne seg til å avdekke palliative behov.
Kjernen i den geriatriske arbeidsmetoden kalles bred geriatrisk vurdering. Ved en bred geriatrisk vurdering identifiseres medisinske, psykososiale og funksjonsmessige utfordringer, men også ressurser hos geriatriske pasienter for å lage en behandlingsplan og optimalisere helsesituasjonen. Arbeidsmetoden kan avdekke udekkede behov, identifisere områder egnet for intervensjoner med lindring som formål eller henvisning til spesialisert palliativ oppfølging (16).
Skjemaet «Identifisering av den palliative pasienten», oversatt og utarbeidet av Kompetansesenter i lindrende behandling Helseregion Vest, baserer seg på engelskspråklige verktøy «Surprise question, «Gold Standards Framework-Proactive Identification Guidance» og «Supportive and Palliative Care Indicators Tool» (17). Ved å kombinere det såkalte overraskelsesspørsmål: «Ville du blitt overrasket dersom pasienten døde i løpet av de neste 12 månedene?» med både funksjons- og sykdomsspesifikke indikatorer som er rutinemessig brukt ved geriatriske vurderinger, identifiseres pasienter som kan ha behov for palliasjon. Verktøyet har blitt validert i en geriatrisk populasjon (18, 19).
Helsedirektoratets veileder Beslutningsprosesser ved begrensning av livsforlengende behandling anbefaler forberedende samtaler, også kjent som «forhåndssamtaler », i situasjoner der det er fare for alvorlige komplikasjoner eller når livet nærmer seg slutten. Forhåndssamtaler er verktøy som kan brukes for å ivareta etiske, moralske og juridiske krav om å involvere pasient og pårørende i planleggingen av nåtidig og fremtidig behandling og omsorg. På denne måten kan man belyse og diskutere pasientenes ønsker og preferanser for videre medisinsk behandling, omsorg og pleie. Forhåndssamtaler bør foretas tidlig nok i sykdomsforløpet og pasienter bør være samtykkekompetente under samtalen. Dette for eksempel på bakgrunn av alvorlig sykdom med fare for forverring der pasientens evne til medvirkning svekkes. Det er utarbeidet veiledere for slike samtaler med geriatriske pasienter (20).
Norske retningslinjer og veiledere skisserer generell og spesialisert palliativ omsorg og behandling for pasienter med palliative behov (21, 22). Nedenfor nevner vi hvordan geriatrisk kompetanse kan være et vesentlig bidrag ved behandling av eldre pasienter med palliative behov.
Kommunikasjon og samvalg med pasienter er grunnleggende både i geriatrien og ved palliasjon. Mens kommunikasjon i en onkologiskpalliativ kontekst ofte kan dreie seg om særlig åpen dialog om videre onkologisk behandling, bekymringer og prioriteringer knyttet til en enkelt diagnose og døden, er den geriatriske tilnærmingen i seg selv bredere, men trolig underbrukt i kontekst av å kartlegge behov for lindrende behandling (16). Av en spesialist i geriatri forventes reflekterte holdninger til eksistensielle kriser og dødsangst samt kunnskap om juridiske forhold med hensyn til eldre personer med skrøpelighet og demens når det gjelder rettsikkerhet og verdighet (4).
Geriatrisk kompetanse i funksjonsvurdering av eldre og erfaring med å vurdere når aktiv undersøkelse og behandling ikke lenger er formålstjenlig, kan hjelpe til å redusere eventuell behandlingsbyrde knyttet til overbehandling. På en annen side kan geriatrisk kompetanse bidra til å identifisere og igangsette målrettete intervensjoner som vedlikeholder fysiske og sosiale funksjoner som gir alvorlig syke eldre livskvalitet og reduserer risiko for underbehandling.
Mange geriatriske pasienter kan profitere fra geriaterens kompetanse i håndtering av polyfarmasi, også i en palliativ kontekst. Plagsomme direkte og indirekte bivirkninger eller interaksjoner fra både konvensjonelle og palliative medikamenter påvirker livskvalitet og kan profitere på tilpasning (23, 24).
Geriatrisk og palliativ kompetanse i samhandling, altså tett samarbeid med sykehuslege, fastlege, pårørende og hjemmesykepleien kan komme til nytte. Vi har erfaring med at pasienter med alvorlig organsvikt etter eget ønske har tilbrakt sin siste tid hjemme med god symptomlindring. Noe av forutsetningen for at dette kan lykkes har vært at lege fra sykehuset kjenner pasienten, mulighet for hjemmebesøk, god dialog med fastlege og tett samarbeid med hjemmesykepleien og pårørende i forløpet. Vår opplevelse er at mange fastleger har et ønske om å delta i denne fasen for pasienter de har kjent over lang tid, men fordi de sjeldent står i den situasjonen er det behov for støtte fra miljø med høyere kompetanse.
En andel alvorlig syke eldre med palliative behov bor sine siste leveår og dør etter hvert på sykehjem. På tross av utviklingen av eldreomsorg i institusjoner med en differensiering (for eksempel lindrende enheter eller øremerkede palliative senger), og en tilfredsstillende standard i palliativ behandling i mange tilfeller, kan geriatrisk kompetanse utgjøre en vesentlig støtte for behandlere og pasienter.
Mens mange andre medisinske fag blir mer prosedyrestyrt er både geriatri og palliasjon i stor grad basert på individualisert medisinsk behandling.
Alvorlig syke geriatriske pasienter med palliative behov presenterer ofte med sammensatte symptomer og lidelse. Og selv om alle behandlere bør kunne tilby og utføre grunnleggende palliasjon kan det forekomme at man ikke kommer til målet. Terskelen til å innhente råd eller veiledning fra kolleger med kompetanse i palliativ behandling eller geriatri bør være lav, særlig når pasienter ikke behandles primært av geriater eller kollega med kompetanse i palliativ medisin.
I tråd med internasjonal erfaring mener vi også at geriatriske pasienter med palliative behov har nytte av godt og målrettet samarbeid mellom de to fagfelter geriatri og palliasjon (16, 25, 26).
Det gjøres mye godt arbeid både i primær- og spesialisthelsetjenesten innen palliasjon for geriatriske pasienter, men tilbudet kan styrkes og har potensial for videre utvikling. Det oppfordres til mer forskning på samarbeid rettet mot helhet og livskvalitet for geriatriske pasienter. Geriatri og palliativ medisin deler vesentlig kompetanse og vi mener fagfeltene supplerer hverandre til nytte for denne pasientgruppen, men det er fremdeles lite kunnskap om hvordan et etablert samarbeid i praksis kan fungere (27).
Norsk forening for geriatri har etablert en faggruppe for palliasjon som ønsker å være et forum for deling av kunnskap om palliasjon for geriatriske pasienter. Det vil bli lagt ut nyttige lenker på hjemmesiden til norsk forening for geriatri.