Gjennom nasjonale prosjekter og faglige råd for digital hjemmeoppfølging stimulerer Helsedirektorat til å implementere digital hjemmeoppfølging som en integrert del av helse- og omsorgstjenestene i primær- og spesialisthelsetjenesten. I denne artikkelen diskuteres erfaringer, muligheter og begrensninger ved digital hjemmeoppfølging ved kols.
Gunnar Einvik, overlege PhD, lungemedisinsk avdeling, Akershus Universitetssykehus
Anne Gunvor Nystrøm, prosjektleder, Ullensaker kommune
Anne Edvardsen, avdelingsleder lungemedisinsk avdeling, Akershus Universitetssykehus
Digital hjemmeoppfølging er bruk av velferdsteknologi som bidrar til å følge pasienter rutinemessig opp i sine hjem på avstand fra helse- og omsorgstjenesten. Pasientene som mottar tjenesten utfører avtalte målinger, for eksempel oksygenmetning, blodtrykk, vekt, og svarer på spørsmål om egen helse via et nettbrett eller smarttelefon, i tråd med egenbehandlingsplaner som utarbeides av lege. Helsedirektoratet har finansiert utprøvinger av denne arbeidsmetoden fra 2016 i en rekke prosjekter (1). Erfaringer og resultater av disse utgjør bakgrunnen for Helsedirektoratets forslag til nasjonale faglige råd for bruk av digital hjemmeoppfølging (tabell 1) (2).

Lungeavdelinger har, i likhet med andre indremedisinske avdelinger, allerede erfaring med og nytte av flere typer digitale løsninger i klinisk rutine. Eksempler er astmatun for diagnostikk og behandling av astma (3), og sensorteknologi tilknyttet skyløsninger for oppfølging av CPAP (4). Sørlandet sykehus utforsket sykehusdrevne løsninger for digital oppfølging etter innleggelse for kols, og konkluderte med behov for tilpasninger for å unngå ressurskrevende «falske» varslinger (5). Helsedirektoratet legger nå opp til digital hjemmeoppfølging som er basert på systemer i primærhelsetjenesten, men der spesialisthelsetjenesten involveres i lokale ordninger og tilpasninger via helsefellesskapene. Pasienter med kols har vært inkludert i flere av de nylige utprøvningene i regi av Helsedirektoratet (1, 7), og i denne artikkelen diskuteres erfaringer fra digital hjemmeoppfølging med lungeavdelingens perspektiv.
«Mitt liv, mitt ansvar» (MILA) var et av prosjektene i Helsedirektoratets utprøving i perioden 2018-21. I et randomisert design ble digital hjemmeoppfølging via interkommunal oppfølgingssentral testet ut, med papirversjon av egenbehandlingsplan som referanse, utarbeidet i samarbeid mellom pasient, helsepersonell og fastlege. (1). Spesialisthelsetjenesten var lite involvert i denne løsningen.
MILA2 er en kohortstudie som videreutvikler tjenesteforløpet fra MILA til å omhandle en forsterket utskrivelsesprosess ved bruk av digital hjemmeoppfølging etter innleggelse for kols ved lungeavdelingen. Pasienter inkludert i MILA2 får utarbeidet en digital egenbehandlingsplan ved utskrivelse (figur 1).
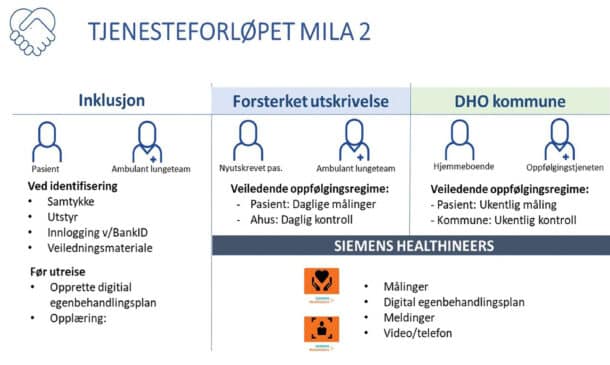
Inklusjonskriterium var akutt innleggelse i lungeavdelingen med kols som hoved- eller bidiagnose i perioden juni -21 til juni -22. Pasientene måtte bo i en av de 6 samarbeidende kommunene (befolkningsbasis ca 60.000 personer ≥ 40 år), kunne utskrives til hjemmet, kunne lese norsk språk, kunne bruke smarttelefon eller nettbrett og ha bank-ID.
Alle inkluderte pasienter fikk utdelt et pulsoksymeter og blodtrykksmåler. Lege på lungeavdelingen var ansvarlig for å utarbeide digital egenbehandlingsplan med terskelverdier for oksygenmetning, puls, temperatur og luftveissymptomer. Etter utskrivelse gjennomførte pasientene daglige målinger i 2-4 uker, med telefon eller video-oppfølging av sykepleier fra lungeavdelingen på hverdager ved behov. Etter endt oppfølging fra sykehuset justerte lungespesialist digital egenbehandlingsplan i samsvar med observerte målinger, og Ullensaker kommune overtok videre oppfølging av pasienten. Prosjekteier var Ullensaker kommune i samarbeid med Lungemedisinsk avdeling på Akershus universitetssykehus (Ahus) og kommunene i Gardermoregionen. En sykepleieressurs var finansiert av prosjektet og bidro med kontakt og inklusjon av pasienter samt kommunikasjon med ambulerende lungeteam før overføring til kommunen.
I alt 125 pasienter ble identifisert som aktuelle, hvorav 58 hadde et eller flere eksklusjonskriterier, mens 18 pasienter ble utskrevet før vurdering var gjennomført. De viktigste eksklusjonskriterier var ikke å inneha nettbrett/smarttelefon (n=15), utskrivelse til sykehjem (n=12), ikke samtykkekompetent (n=8), ikke verifisert kols (n=7), ikke bank-ID (n=6), ikke norsk språk (n=4).
Av de 57 (46% av alle) som ble forespurt om deltagelse takket 33 nei, og vår kohort besto av 14 samtykkende deltagere (11% av alle, 19% av inkluderbare), 50% kvinner og gjennomsnittsalder 74 år. Pasientrapportert symptombelastning ble målt med COPD assessment test (CAT), og viste gjennomsnittlig skår 21 ved inklusjon.
Det var 8 som gjennomførte forløpet med 2-4 ukers oppfølging fra lungeteam før overføring til kommunal oppfølgingstjeneste. De 6 pasienter som ble avsluttet skyldtes annen tilkommet akutt sykdom (n=4) eller tekniske vanskeligheter (n=2). CAT-skåre var gjennomsnittlig 15 ved overføring til kommunen etter oppfølgingen fra lungeteamet, og deltagerne som fullførte ga alle en høy skår for tilfredshet med metoden.
Hovedfunnet i MILA2 utprøvingen er at akutt forverring av kols på sykehus er en dårlig arena for rekruttering til digital hjemmeoppfølging. Deltagerne rapporterte høy tilfredshet med oppfølgingen, men kvantitativ evaluering av effekt var ikke mulig i denne populasjon. Antallet pasienter innlagt med kols var lavere enn forventet under pandemien, men demografiske forhold med betydning for frafall forventes ikke å være annerledes utenfor pandemisituasjon.
Mangel på data for å evaluere effektmål er også en utfordring for digital hjemmeoppfølging nasjonalt. En systematisk kunnskapsoversikt fra 2022 konkluderer med at eksisterende data ikke viser at digital hjemmeoppfølging bidrar til færre sykehusinnleggelser eller mindre bruk av kommunale helsetjenester (6). Resultater fra MILA viste en 65 % reduksjonen i innleggelser for gruppen med digital hjemmeoppfølging mot 53% i kontrollgruppen (1), der nedgangen i kontrollgruppen forklares ved pandemien.
Vår egen erfaring og nasjonale rapporter peker på flere potensielle gevinstmuligheter for spesialisthelsetjenesten med digital hjemmeoppfølging. Det gir en rik tilgang på longitudinelle data om symptomer og målinger ved kronisk sykdom, som kan styrke spesialistens grunnlag for beslutninger om diagnostikk og behandling, eller komme til nytte i forskning. Regelmessighet for målinger og digitale løsninger for egenbehandlingsplaner kan forsterke pasientenes sykdomsforståelse og mestring ved kronisk sykdom, med bedre behandlingseffekt og færre innleggelser. Kommunikasjonsløsninger mellom pasient, fastlege, oppfølgingstjenesten i kommunen og spesialist kan bidra til å skreddersy behov og tidspunkt for kontroller og oppfølgning ved sykehuset, for eksempel utsette planlagte konsultasjoner når tilstanden er stabil.
Vårt prosjekt har videreutviklet digital hjemmeoppfølging til å inkludere en digital egenbehandlingsplan som er kontinuerlig tilgjengelig for pasienten, og gjør det mulig å justere behandling basert på ferske målinger uten involvering av helsepersonell. Dette er spesielt aktuelt i rekonvalesensfase etter akutte forverringer, der terskelverdiene for endring av behandling ofte er annerledes enn i stabil fase og vil motvirke høyt ressursbehov i oppfølgingstjenesten. Ressurstilgang kan være hindringer i sykehusene ved implementering av digital hjemmeoppfølging. I MILA2 var lungespesialist og lungesykepleier involvert fra sykehuset i tillegg til prosjektsykepleier. Begge faggrupper er nødvendig for å oppnå de potensielle gevinstene, men det vil være nyttig å gjøre separate helseøkonomiske analyser for spesialisthelsetjenesten i større populasjoner. I prosjektporteføljen i nasjonal utprøving av digital hjemmeoppfølging er det 3 leverandører av måle- og monitoreringsutstyr. Helseforetak som omfatter mange kommuner vil kunne møte flere løsninger for digital hjemmeoppfølging som vil komme i tillegg til sykehusenes egne spesialistdrevne hjemmeoppfølginger. Mangfoldet av digitale løsninger kan gi utfordringer for å en effektiv daglig drift i spesialisthelsetjenesten.
Det nasjonale prosjektet fra Helsedirektoratet går nå inn i en spredningsfase for nasjonal utbredelse. I MILA3 vil vi fortsette tjenestedesignet fra MILA2, men legge til rette for inklusjon av pasienter fra poliklinisk virksomhet som vi tror kan gi en høyere deltagelse. Vi vil undersøke om metoden kan bidra til høyere grad av effektiv brukerstyrt poliklinikk. I spredningsfasen må bærekraftige løsninger for tjenesteleveringen og metode for evaluering av effekt og ressursbruk på plass.
Digital hjemmeoppfølging prioriteres høyt av nasjonale helsemyndigheter og vil øke i utbredelse de neste årene. Erfaringen fra lungeavdelingens sterke involvering i oppstart av digital hjemmeoppfølging i en akutt fase var blandet. Vi oppfordrer til kontinuerlig evaluering av effektmål og ressursbruk for digital hjemmeoppfølging.
