Hovedkjennetegnet til BRASH syndrom er bradykardi, som oppstår i samspillet mellom hyperkalemi og frekvensregulerende legemidler. Syndromet er underdiagnostisert, og den aldrende befolkningen er spesielt utsatt. Disse har høyere risiko for å utvikle nyresvikt, medisinbivirkninger og uvanlige sykdommer som BRASH syndrom.
Melita Kosjerina, spesialist i akuttmedisin, Bærum sykehus
BRASH syndrom er en ny akuttmedisinsk entitet og inkluderer fem karakteristika definert ved tilstedeværelse av B- bradykardi, R-renal failure, A-AV blockade, S-shock og H-hyperkalemia. Syndromet ble først beskrevet av dr. Josh Farkas i 2016 (1), og er en lite erkjent klinisk tilstand. Hovedtegnet bradykardi er resultatet av en synergistisk effekt mellom hyperkalemi og legemidler som hemmer ledningshastigheten over AV-knuten (AV-knute-blokkerende medisiner som betablokkere eller kalsiumantagonister). Klinikken kan variere fra asymptomatisk bradykardi til multiorgansvikt. Ved rask og riktig behandling kan forstyrrelsene korrigeres innen 24-48 timer. Målet med artikkelen er å øke gjenkjennelsen av BRASH syndrom og å gi noen praktiske tips til behandling som kan forbedre pasientens tilfriskning og overlevelse.
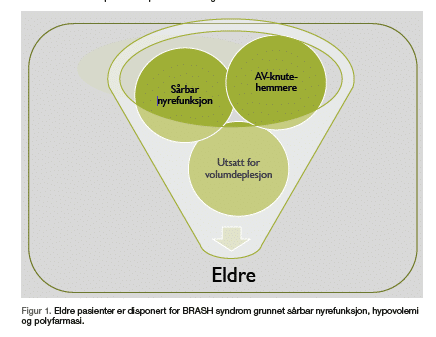
I litteraturen finnes flere kasuistikkpresentasjoner (2-14), men det er vanskelig å si noe sikkert om forekomsten av BRASH syndrom. Basert på de publiserte rapportene, diagnostiseres BRASH syndrom oftest hos eldre pasienter med underliggende hjerte- og nyresykdom (figur 1). En ny systematisk oversikt angir median alder ved diagnosetidspunkt 71 år (IQR 62,0–80,5), med nesten lik prevalens for begge kjønn (15). De fleste av pasientene har hypertensjon, etterfulgt av diabetes, atrieflimmer og koronarsykdom.
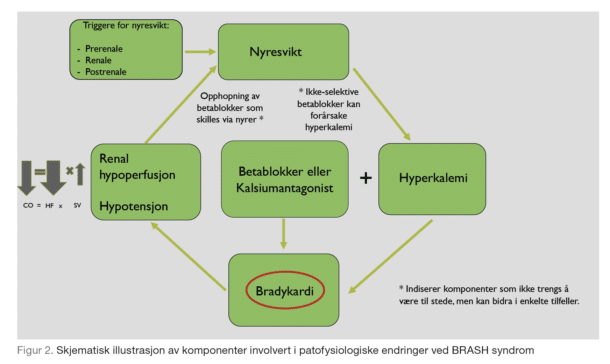
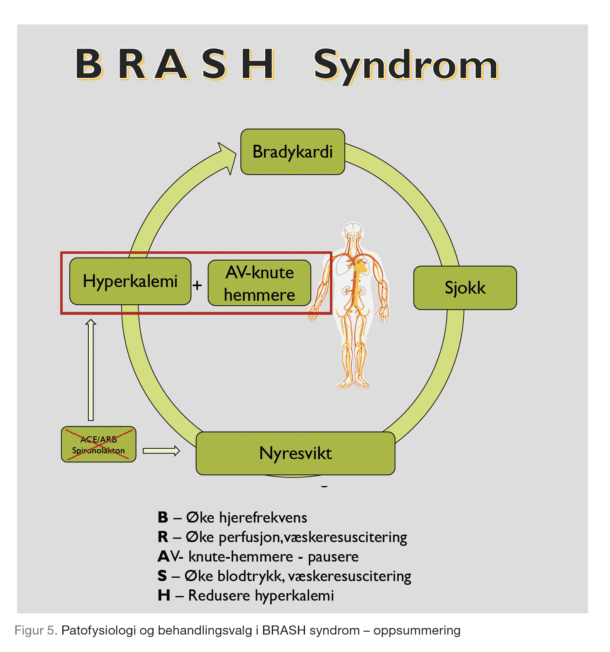
Enhver årsak som fremmer nyreskade og dermed hyperkalemi kan starte denne onde sirkelen. Tilstanden blir derfor typisk trigget av for eks. hypovolemi (feber, sepsis, gastroenteritt), tumorlyse, avløpshinder, og opptraping av medikamenter (ACEhemmere/ angiotensin 2-blokkere eller spironolakton). Når hyperkalemien er etablert, virker den som angitt synergistisk med AVknute- hemmere (betablokkere eller kalsiumantagonister) og kan indusere bradykardi. Redusert minuttvolum (minuttvolum = slagvolum x hjertefrekvens) forverrer blodforsyningen til nyrer og forsterker nyreskade og hyperkalemi. Hvis bradykardien forblir ubehandlet, kan det utvikles sjokk med multiorgansvikt (figur 2). Betablokkere, med metoprolol etterfulgt av karvedilol, synes å være de hyppigst brukte medisinene hos pasienter som utvikler BRASH syndrom (15). Kalsiumantagonister, inkludert diltiazem, verapamil og amlodipin kom på andre plass etterfulgt av angiotensin-konverterende enzym -hemmere eller angiotensinreseptorblokkere. Andre medisiner oppført som utløsende faktorer er amiodaron, oktreotid, ranolazin og trimetoprimsulfametoksazol. Medikamenter som labetalol eller karvedilol (uselektive beta-reseptorantagonister) kan sjelden gi hyperkalemi alene, men de kan forverre en allerede eksisterende hyperkalemi. Atenolol skilles ut renalt, og ved nedsatt nyrefunksjon kan dette ha toksiske effekter og føre til bradykardi.
Den initiale presentasjonen ved BRASH syndrom kan variere fra generell svakhet, endret mental status eller synkope (10), snarere enn klinikk forenlig med utløsende tilstander som dehydrering, infeksjon osv. Klinikken varierer fra asymptomatisk bradykardi til multiorgansvikt. Pasienter kan fremstå i klinisk bedre form enn vitalia og biokjemi skulle tilsi. Noen kan ha markant bradykardi og hypotensjon med mild hyperkalemi, mens andre kan ha alvorlig hyperkalemi og moderat bradykardi med tilfredsstillende blodtrykk. Hos de fleste er kalium mellom 5,5 – 7 mmol/l. Som oftest ses bradykardi uten typiske EKG forandringer. Risikoen for alvorlig arytmi og hjertestans er forhøyet, uansett om pasienter har typiske EKG endringer relatert til hyperkalemien eller ikke.
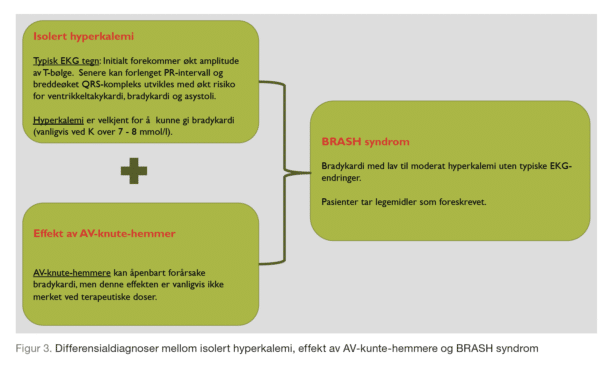
BRASH syndrom kjennetegnes av refraktær bradykardi, og er et resultat av samspillet mellom AV-knute-blokkere og hyperkalemi. Å sette klare og strikte grenser mellom BRASH syndrom og isolert hyperkalemi eller isolert overdosering med AV – knute blokkerende legemidler kan være vanskelig. Det er imidlertid nyttig å forsøke å trekke fram noen forskjeller mellom disse tre tilstandene (figur 3).
«BRASH syndrom versus intoksika- sjon med AV-knute-hemmere. Betablokkere og kalsiumantagonister kan gi lav puls, men bradykardi opp- står sjeldent ved terapeutiske doser. Ved BRASH syndrom tar pasienter legemidlene som foreskrevet. Ved forgiftning med betablokkere kan hypoglykemi forekomme, mens etter inntak av toksiske doser av kal- siumantagonister kan man forvente hyperglykemi. Endring i glukosenivå er imidlertid ikke typisk for BRASH syndrom.
BRASH syndrom versus isolert hyperkalemi. Isolert hyperkalemi kan gi bradykardi, men vanligvis ved kalium-nivåer over 7-8 mmol/l (15). Ved BRASH syndrom kom- mer ofte bradykardien ved lavere kalium verdier, vanligvis mellom 5,5 – 7 mmol/l. EKG hos pasienter med BRASH syndrom kan vise bra- dykardi uten de typiske forandringer som sees ved hyperkalemi og man finner som oftest sinus bradykardi, nodal bradykardi, komplett AV blokk» eller atrieflimmer/flutter med lav ventrikkelrespons (16).
Vi har ingen standardisert behandlingsalgoritme for BRASH syndrom. Den vanligste fallgruven ved behandlingen er å bare fokusere på en enkelt komponent i syndromet, enten bradykardi eller hyperkalemi. Behandlingen består i å bryte den onde sirkelen og samtidig behandle hyperkalemi (i.v kalsium, insulin/ glukose, beta agonister, diurese), bradykardi (epinefrin infusjon kan være nødvendig), hypovolemi, osv. I noen tilfeller er det behov for mer avansert behandling (akutt dialyse, transvenøs pacemaker, glukagon, høydose insulin-glukosebehandling, lipidemulsjonsterapi).
Hyperkalemi korreksjon. Ved hyperkalemi indusert bradykardi asossiert med BRASH syndrom gis kalsium intravenøst uansett kaliumnivå, da bradykardien er et resultat av hyperkalemiens kardiotoksiske effekt. 20 ml (4,5 mmol) kalsiumglukonat injiseres iv. ufortynnet perifert over 5- 10 minutter. Effekt forventes ila et par minutter og varer i 30-60 minutter. Hvis arytmi/EKG endringer vedvarer, kan man repetere dosen.
Neste behandlingskritt er å senke serum kalium ved å redistribuere kalium inn i cellene. Glukose-insulin infusjon, salbutamol inhalasjon, bricanyl infusjon eller bikarbonat ved pH<7,10 er aktuelle behandlingsalternativer. Man kan bruke forskjellige insulin-glukose blandinger, avhengig av volumstatus og hvor rask effekt man ønsker. Hovedregel: 1000ml 50 mg/ml glukose tilsatt 15 E hurtigvirkende insulin (Novorapid) med infusjonsfart 100-200 ml/time. Grunnet fare for hypoglykemi ved blodglukose < 7 mmol/L gis 250 ml 10 % glukose (ev. 500 mL 5%) over fem timer i eget løp. Ved utilstrekkelig effekt av glukose-insulin-infusjon kan det vurderes Ventolin inhalasjon 10 mg på forstøver eller Bricanyl-infusjon 0,5-1,0 mg i.v. i 100 ml glukose over ½-1 time. Effekten kan være begrenset hos personer som behandles med betablokker. Ved hyperkalemi og metabolisk acidose fullkorrigeres acidosen (0,3 × vekt (kg) × BE); f.eks. 250 ml NaHCO3 4,2 % (500 mmol/L) over 1-2 timer. Overkorreksjon (alkalinisering) brukes ikke.
I tillegg til å flytte kalium intracellulært, skal man øke kalium utskillelsen. Det er best å bruke Natriumzirkoniumsyklosilikat ( Lokelma; 10 g × 3 p.o.) som øker enteral utskillelse av kalium (binder K+ i tarm), og kontinueres til s-kalium < 5 mmol/L. Slyngediuretika som øker kalium utskillelse via nyrer gis ved hypervolemi.
Bradykardi +/- sjokk. Ved BRASH syndrom er atropin vanligvis ineffektiv fordi bradykardien ikke er vagus-indusert. Kalsium i.v. gis for å motvirke hyperkalemien. Hvis denne behandlingen feiler, og ved vedvarende bradykardi med hypotensjon, gis Adrenalin infusjon etter internasjonal anbefaling (1). Den har alfa- og betastimulerende effekt, og øker blodtrykk, hjertefrekvens, samt øker influks av kalium inn i celler.
Isoprenalin infusjon gis ved okkult sjokk, dvs. bevart blodtrykk grunnet uttalt vasokonstriksjon og kliniske tegn på dårlig systemisk og perifer sirkulasjon. Den har en markert inotropisk og kronotropisk effekt (beta- 1-reseptor effekt) samt har effekt på beta-2-reseptorer, men påvirker ikke alfareseptorene. Dobutamin, som har en relativt kraftig beta-1-reseptorstimulerende effekt men liten effekt på beta-2- og alfareseptorer, kan også brukes. Transvenøs pacing vurderes hvis ingen effekt av ovenstående behandling.
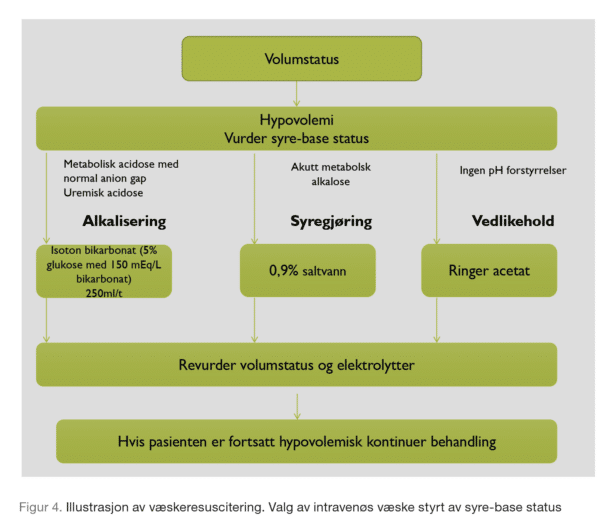
Væskeresuscitering. Vurderingen av væskestatus baseres på klinikk, biokjemi og bildediagnostikk (orienterende ekko: VCI, VV funksjon, UL pleura). Hvis pasienten er hypovolem , anbefales pH-veiledet væskeresuscitering (figur 4).
Pausering av legemidler. Legemidler som forverrer hyperkalemi, nyresvikt, og hemodynamiske parametre skal pauseres (AV knute hemmere, antihypertensiva, nefrotoksiner osv).
Andre behandlingsmodaliteter kan bli aktuelle hvis man ikke oppnår effekt av overnevnte behandling. Det kan være aktuelt med akutt dialyse, reversering av AV-knute-hemmere, motgift mot digitalis osv. Det kan gis fludrokortison hvis pasient bruker ACE-hemmere. ACE-hemmere fører til at frisettingen av aldosteron reduseres, mens fludrokortison er syntetisk aldosteron med potent mineralkortikoid effekt. Den gir natrium og vannretensjon i nyrene, tap av kalium og magnesium og forhøyet blodtrykk pga. økt blodvolum og arterietonus.
BRASH syndrom kjennetegnes av refraktær bradykardi, og er et resultat av samspillet mellom AVknute- blokkere og hyperkalemi. Man må være spesielt oppmerksom hos pasienter som behadles med AVknute- blokkere og ACE-hemmere, som forskrives i økende grad til eldre pasienter. Opplæring av pasientene om mulige medikament-bivirkninger og om at enkelte medisiner bør pauseres ved akutt sykdom, er viktig for å forebygge en potensielt alvorlig medikament-indusert tilstand som BRASH syndrom. Kjennskap til dette syndromet og til behandlingsvalg bedrer pasientens overlevelse og utfall.
1) Farkas JD, Long B, Koyfman A, et al. BRASH syndrome: Bradycardia, Renal failure, AV-blockade, Shock, and Hyperkalemia. J Emerg Med 2020;59:216–223. 2) Aziz EF, Javed F, Korniyenko A, et al. Mild hyperkalemia and low eGFR a tedious recipe for cardiac disaster in the elderly: an unusual reversible cause of syncope and heart block. Heart Int 2011;6:e12–12.
3) Bailuni Neto JJ, de Lima Siqueira, B , Machado FC, et al. BRASH Syndrome: A Case Report. Am J Case Rep. 2022;23:e934600.
4) Diribe N., Le J.: Trimethoprim/sulfamethoxazole-induced bradycardia, renal failure, AV-node blockers, shock and hyperkalemia syndrome. Clin Pract Cases Emergency Med 2019;3:282-285.
5) Flores S. Anaphylaxis induced bradycardia, renal failure, AV-nodal blockade, shock, and hyperkalemia: A-BRASH in the emergency department. Am J Emerg Med. 2020;38(9): 1987.e1-1987.e3.
6) Grigorov MV, Belur AD, Otero D, et al.. The BRASH syndrome, a synergistic arrhythmia phenomenon. Proc (Bayl Univ Med Cent) 2020;33(4):668–670.
7) Kazim YH, Farzin FJ, Kambal I, et al. The Role of Verapamil Toxicity in the Vicious Cycle of Bradycardia, Renal Failure, Atrioventricular Nodal Blockade, Shock, and Hyperkalemia (BRASH) Syndrome: A Case Report. Cureus. 2022;14(12):e32336.
8) Khan A, Lahmar A , Ehtesham M, et al. Bradycardia, Renal Failure, Atrioventricular-Nodal Blockade, Shock, and Hyperkalemia Syndrome: A Case Report. Cureus. 2022;14(3):e23486.
9) Pata R, Lutaya I, Mefford M, et al. . Urinary Tract Infection Causing Bradycardia, Renal Failure, Atrioventricular Nodal Blockade, Shock, and Hyperkalemia (BRASH) Syndrome: A Case Report and a Brief Review of the Literature. Cureus. 2022;14(8):e27641.
10) Prabhu V, Hsu E, Lestin S, et al. Bradycardia, renal failure, atrioventricular nodal blockade, shock, and hyperkalemia (BRASH) syndrome as a presentation of coronavirus disease 2019. Cureus. 2020;12:e7816.
11) Simmons T, Blazar E. Synergistic bradycardia from beta blockers, hyperkalemia, and renal failure. J Emerg Med 2019;57:e41–4.
12) Shah P, Silangruz K, Lee E, at al. Two Cases of BRASH Syndrome: A Diagnostic Challange. Eur J Case Rep Intern Med. 2022;9(4):003314.
13) Srivastava S, Kemnic T, Hildebrandt KR. BRASH syndrome. BMJ Case Rep 2020;13(2):e233825.
14) Takahashi K, Sakaue T, Uemura S, et al. Shock, and Hyperkalemia Syndrome as a Clinical Profile Leading to the Diagnosis of Transthyretin Amyloidosis: A Report of Two Cases. Cureus. 2022;14(5):e25444
15) Hanumanthu BKJ, Chugh Y, Grushko M, et al. Hyperkalemia presenting as sinus bradycardia, junctional rhythm and atrial bigeminy. Curreus 2019;11(12):e6439 .
16) Shah P, Gozun M, Keitoku K, et al. Clinical characteristics of BRASH syndrome: Systematic scoping review. European Journal of Internal Medicine, 2022;103: 57-61.