Guri Hagberg, overlege ph.d, Else Charlotte Sandset overlege ph.d og generalsekretær ESO, Rajiv Advani, overlege ph.d, Hege Ihle-Hansen, seksjonsoverlege ph.d, alle Seksjon for hjerneslag, Nevrologisk avdeling, OUS Ullevål.
Stigende smittetall den siste tiden med ny nedstegning av store deler av samfunnet og et økende antall innleggelser bekymrer oss alle. Erfaringer fra mars 2020 tar vi nå med oss videre, slik at vi kan sikre god akutt slagbehandling i en ny bølge av corona pandemien.
26. februar 2020 testet for første gang en pasient positivt på Covid-19 (coronavirus disease 2019) i Norge (1). Samtidig med en rask økning i antall smittede, ansatte i karantene og usikkerhet rundt utviklingen av pandemien, skulle god akuttbehandling av pasienter med hjerneslag ivaretas. Mars 2020 ble en måned for endringer, og noe vi sent vil glemme. Årlig legges om lag 9000 pasienter inn på sykehus med hjerneslag, der 22 % av hjerneinfarktpasientene behandles med trombolyse, som er blodproppløsende medisin. De første 8 ukene etter at det første tilfelle av Covid-19 ble diagnostisert i Norge, ble det observert en påfallende nedgang i antall innleggelser med akutt kardiovaskulære tilstander ved norske sykehus (2). Vi opplevde også en nedgang i antall akutte innleggelser på seksjon for hjerneslag på Ullevål, som vist i andre deler av Europa (3), men allikevel håndterte akuttmottaket og slagenheten i løpet av disse ukene daglig pasienter med hjerneslag og pasienter med hjerneslagsymptomer forårsaket av andre tilstander (stroke mimics).
Akuttmottaket ved OUS, Ullevål, innførte pre-triage 11.03.20 med kriterier for smittemottak. Hvis pasientene hadde akutt funksjonssvikt eller akutt forvirring skulle dråpesmitteisolasjon velges, noe som resulterte i at alle pasienter med mistenkt hjerneslag aktuelle for trombolyse ble tatt imot med fullt smitteregime (frakk, briller, hansker og munnbind).
For ikke å forsinke rask diagnostikk og behandling, samt unngå unødvendig bruk av rom, ble mottak av pasienter flyttet til direkte vurdering på CT-lab.
Smitteisolering innebar mer tidsbruk per pasient. For å unngå forsinkelser i akuttsløyfen ble det opprettet en mellom-vakt, og samarbeidet mellom vaktlagene på slag og generell nevrologi på natt ble styrket, slik at det alltid var to leger med i trombolyse-team mottak. Da kunne en lege stå i «ren» sone og konferere per telefon med bakvakt og se på røngenbilder sammen med nevroradiolog der dette var nødvending, samtidig med at undersøkelse av pasient i smitteversnustyr pågikk. Vaktplanen ble endret slik at alle leger (LIS og overleger) ble delt inn i tre team som rullerte i arbeidsplan med dager «på» og dager «av», samt dager med beredskap. Det ga lite forutsigbarhet, men reduserte risiko for samtidig karantene, og gav mulighet for raske endringer og individuelle tilpasninger grunnet stengte skoler og barnehager.
Alteplase (Actilyse®) er det eneste godkjente trombolytiske medikamentet ved akuttbehandling av hjerneinfarkter i Norge. Alteplase gis som en bolus etterfulgt av en infusjon på pumpe over en time. Tenekteplase (Metalyse®) er et alternativt medikament, det gis kun enkel bolus, og ser i studier ut til å være like trygt og effektivt (4). Under pandemien ble det raskt en diskusjon i det nasjonale og internasjonale slagmiljøet om muligheten for overgang til tenekteplase. Raskere administrering ville redusere helsearbeideres eksponeringstid ved eventuell smitte, samt redusere bruk av medisinsk utstyr som infusjonspumpe. Grunnet mulig mangeltilstand, da tenekteplase også brukes prehospitalt ved hjerteinfarkt, ble alle norske slagenheter raskt bedt om å gå tilbake til alteplase.
Under og etter trombolyse utføres rutinemessig hyppige observasjoner og målinger. Dette medførte stor belastning på personalet som måtte inn og ut av smitteutstyr hos isolerte pasienter. Ved en gjennomgang viste det seg at norske avdelinger har svært varierende praksis og at kunnskapsgrunnlaget var sparsomt. I samråd med internasjonale kollegaer reduserte man observasjoner basert på protokollen fra den pågående studien Optimal Post Tpa-Iv Monitoring in Ischemic Stroke (OPTIMIST) (5).
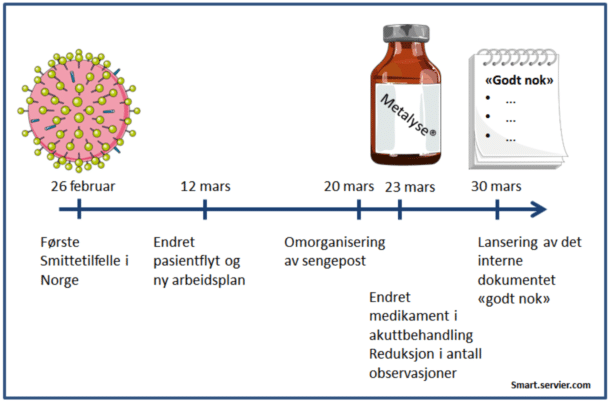
Det var lenge usikkert hvordan pandemien ville utvikle seg, og hvilket behov vi hadde for covid-19 kohorter. Seksjon for hjerneslag, bestående av eget slagvaktlag med både nevrologisk og indremedisinsk bakgrunn, åpnet 8 av våre senger til generell indremedisin for pasienter uten covidsykdom. For slagpasienten avhenger utkomme av å møte tverrfaglig personell med spesialisert kunnskap, som blant annet inkluderer svelgtest for å unngå apirasjonspneumion, tidlig mobilisering for å unngå komplikasjoner, samt starte tidlig rehabilitering. Ved omdisponering av personell tilknyttet slagbehandling må risiko for tidlige komplikasjoner nøye vurderes opp mot gevinst hvis dette er basert på arealhensyn.
I tillegg til å avlaste medisin ble det i seksjonen gjort en gjennomgang og konsensus for «godt nok» i etiologisk utredning i en situasjon uten tilstrekkelige ressurser. Som eksempel kunne ultralyd av halskar begrenses til pasienter som skulle vurderes for karotiskirurgi. Redusert overvåkning med halvering av tidspunkter for målinger kunne gjøres videre etter avtale med vakthavende lege. Ved klinisk sikkert slag hos pasient med sannsynlig etiologi som kjent atrieflimmer og terapisvikt på antikuagulasjon, eller lakunært slagsyndrom med kjente kardiovaskulære risikofaktorer, kunne magnetisk resonans (MR) undersøkelse unnlates. Ultralyd av hjertet ble bare prioritert hos yngre pasienter der man ikke hadde funnet annen etiologi og symptomgivende persisterende foramen ovale kunne foreligge, eller ved komplikasjon til annen hjertesykdom som endokarditt eller hjerteinfarkt med mulig trombe. Undersøkelse av fysioterapeut og ergoterapeut ble i den akutte fasen begenset til de som hadde synlige utfall, men anmoding om rehenvisning ved behov. Den obligatoriske kontrollen ved 3 måneder ble som hovedregel utført per telefon. Det var utfordrende å gå fra å strekke seg etter gullstandard, til å tenke «godt nok», men konsensus rundt «godt nok» prosedyren ble en viktig del av forberedelsen til en potensiell krisesituasjon og føltes som en trygghet i gruppen. Av alle disse mulige endringene var det kun reduksjon i antall observasjoner etter trombolyse og 3 månders kontroll per telefon som ble rutinemessig gjennomført. Mange pasienter har senere kommet tilbake til fysisk kontroll nå som pandemien har tillatt det.
Arbeidet og endringene som ble gjort i mars 2020 er nå for det meste reversert, og driften er tilnærmet tilbake til det normale. Store endringer og omlegging av arbeidsmetodene er mulig på kort tid. De siste ukene har vi dessverre sett et økende antall pasienter med Covid-19. Vi er mer forberedte denne gangen og klare for å legge om driften hvis nødvendig. Overgang til tenecteplase i akuttbehandlingen og reduksjon i antall obervasjoner har fått bred internasjonal støtte (6, 7), og er viktig både med tanke på smitteeksponering og flyt i akuttmottaket og på sengepost.
1 Ihle-Hansen H, Berge T, Tveita A, Rønning EJ, Ernø PE, Andersen EL, et al. COVID-19: Symptoms, course of illness and use of clinical scoring systems for the first 42 patients admitted to a Norwegian local hospital. Tidsskrift for den Norske laegeforening : tidsskrift for praktisk medicin, ny raekke. 2020;140(7).
2 Myhre et al. Cardiovascular Hospitalizations, Influenza Activity, and COVID-19 Measures. Circulation. 2020;142:1302–1304
3 Aguiar de Sousa D, Sandset EC, Elkind MSV. The Curious Case of the Missing Strokes During the COVID-19 Pandemic. Stroke; a journal of cerebral circulation. 2020:Strokeaha120030792.
4 Coutts SB, Berge E, Campbell BC, Muir KW, Parsons MW. Tenecteplase for the treatment of acute ischemic stroke: A review of completed and ongoing randomized controlled trials. International journal of stroke : official journal of the International Stroke Society. 2018;13(9):885-92.
5 Faigle R, Butler J, Carhuapoma JR, Johnson B, Zink EK, Shakes T, et al. Safety Trial of Low-Intensity Monitoring After Thrombolysis: Optimal Post Tpa-Iv Monitoring in Ischemic STroke (OPTIMIST). Neurohospitalist. 2020;10(1):11
6 Warach, Steven J ; Saver, Jeffrey L. Stroke Thrombolysis With Tenecteplase to Reduce Emergency Department Spread of Coronavirus Disease 2019 and Shortages of Alteplase. JAMA neurology, 2020-10-01, Vol.77 (10), p.1203-1204
7 Roland et al. Low-Intensity Monitoring After Stroke Thrombolysis During the COVID-19 Pandemic. Neurocritical Care volume 33, pages333–337(2020)