En rekke risikofaktorer for hjertesykdom påvirkes av fedme. Likeså påvirkes hjertet, og det er vist en sammenheng med flere hjertesykdommer. Innlegget gir en oppsummering av disse forhold og trekker frem aktuelle kjønnsforskjeller.
Nadia Pristaj1, Helga Midtbø1,2, Eva Gerdts1
1Senter for forskning på hjertesykdom hos kvinner, Klinisk institutt 2, Universitetet i Bergen, Bergen;
2Hjerteavdelingen, Haukeland Universitetssykehus, Bergen
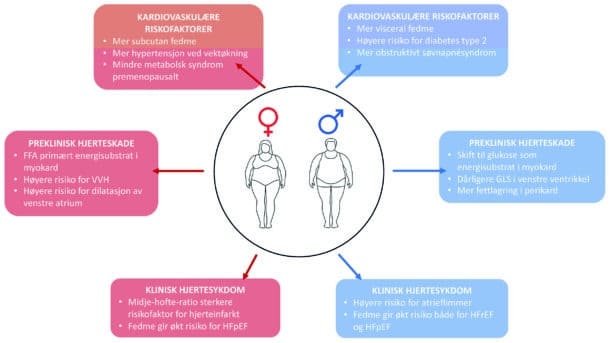
Verdens helseorganisasjon har definert fedme (kroppsmasseindeks ≥ 30 kg/m2) som en av de største globale helseutfordringer og en viktig årsak til økende forekomst av hjerte- og karsykdom (1). I Norge forekommer fedme hos 1 av 4 menn og 1 av 5 kvinner (2). Fedme er assosiert med økt risiko for både preklinisk hjertesykdom som venstre ventrikkelhypertrofi (VVH) og dilatert venstre atrium, og for klinisk hjertesykdom som atrieflimmer, hjertesvikt og koronarsykdom (3-5). En rekke publikasjoner har dokumentert ulik påvirkning av fedme på hjertet hos kvinner og menn. Målet med denne artikkelen er å gi en oversikt om hva vi i dag vet om betydning av kjønnsforskjeller når det gjelder kardiovaskulære risikofaktorer og hjerteaffeksjon ved fedme (figur 1).
Det er veldokumentert at visceralt fettvev i sterkere grad enn subkutant fettvev bidrar til utvikling av hjerte-karsykdom gjennom stimulering av hemodynamiske reguleringssystemer og produksjon av inflammatoriske og paraendokrine faktorer (5). Vi skiller også mellom hvitt og brunt fettvev, der brunt fettvev er mer metabolsk aktivt grunnet høyere antall mitokondrier. Menn har mer hvitt og visceralt fettvev, mens premenopausale kvinner har mer subkutant og brunt fettvev. Denne kjønnsforskjellen i fettfordelingen blir mer uttalt ved fedme og er blant annet relatert til det naturlig høyere østrogennivået hos premenopausale kvinner. Østrogen forebygger fettvevsnekrose og inflammasjon gjennom økt vaskularisering i fettvev, i tillegg til at det stimulerer omdannelsen av hvitt fettvev til brunt fettvev. I Jackson Heart Study fikk 2477 deltakere målt abdominalt subkutant og visceralt fettvolum med computertomografi (CT) (6). Studien dokumenterte at visceralt fettvolum hadde en sterkere sammenheng med forekomst av kardiometabolske risikofaktorer og at sammenhengene var sterkere hos kvinner enn hos menn (6). Andre studier har også dokumentert at økt abdominalt visceralt fettvolum er sterkere assosiert med kardiometabolsk risiko for kvinner enn menn.
Arteriell hypertensjon defineres som systolisk blodtrykk ≥140 mm Hg og/eller diastolisk blodtrykk ≥ 90mm Hg (7). Generelt er hypertensjon hyppigere blant menn før 40 års alderen og blant kvinner etter 60 års alder. I en studie av Kringeland m. fl. fra Helseundersøkelsen i Hordaland (HUSK) ble det funnet at hypertensjon er sjeldnere blant premenopausale kvinner enn menn på samme alder, men at økt kroppsmasseindeks er en viktig årsak til hypertensjon blant yngre kvinner (8). Overvektige premenopausale kvinner har tre ganger så høy risiko for hypertensjon som normalvektige kvinner i tilsvarende alder. Data fra Tromsøundersøkelsen har vist at samme økning i kroppsmasseindeks gir større økning i systolisk blodtrykk hos kvinner enn menn (9). I Framingham-offspring-studien utført på kvinner og menn mellom 20-49 år kunne 65 % av hypertensjontilfellene blant kvinner og 78 % blant menn tilskrives fedme. I FatWest-studien der 109 pasienter med sykelig overvekt ble behandlet med bariatrisk kirurgi, fant Grymyr m. fl. at forekomsten av hypertensjon ble redusert fra 60 % til 19 % blant menn og fra 34 % til 7 % blant kvinner ett år etter behandlingen.
Metabolsk syndrom diagnostiseres når minst 3 av 5 følgende faktorer er tilstede: økt midjeomkrets (≥ 102 cm hos menn og ≥ 88 cm hos kvinner), økt serum-triglyserider (≥ 1,7 mmol/l) eller behandling mot hypertriglyseridemi, redusert HDL (< 0,9 mmol/l hos menn og < 1,1 mmol/l hos kvinner), blodtrykk ≥130 mm Hg systolisk og ≥ 85 mm Hg diastolisk eller bruk av antihypertensiva og økt fastende glukose (≥ 5,6 mmol/l) eller behandling mot hyperglykemi. Metabolsk syndrom er vanligere hos menn blant unge, men forekomsten øker mer blant kvinner enn menn med økende alder. Ved fedme er metabolsk syndrom svært vanlig og rapportert hos 50 % av kvinnene og 60 % mennene med fedme. Bariatrisk kirurgi gir betydelig tilbakegang av metabolsk syndrom hos både kvinner og menn. I en intervensjonsstudie med lav-energi-diett over 8 uker fikk imidlertid færre kvinner enn menn tilbakegang av metabolsk syndrom uavhengig av det prosentvise vekttapet.
Fedme er assosiert med insulinresistens som kan utvikle seg til diabetes type 2 når betacellenes kompensatoriske overproduksjon av insulin blir utilstrekkelig. Flere fedmerelaterte mekanismer bidrar til utvikling av diabetes, blant annet økt sekresjon av retinolbindende protein-4 som induserer insulinresistens i muskler og lever, samt nedsatt sekresjon av det insulinsensitiviserende hormonproteinet adiponektin. Flere store befolkningsstudier i Europa og Asia har vist at menn har litt høyere forekomst av diabetes type 2 enn kvinner, mens forekomsten er lik blant menn og kvinner i USA (10). Kvinner som utvikler diabetes type 2 har høyere kroppsmasseindeks og en 20-50 % høyere risiko for hjerte- og karsykdom sammenlignet med menn med diabetes type 2 i tilsvarende alder (10). I en kanadisk befolkningsstudie ble det funnet en sterkere sammenheng mellom vektøkning og økning av midje-hofteratio og risiko for diabetes hos menn sammenlignet med kvinner. Etter gjennomgått bariatrisk kirurgi har menn raskere, sterkere og mer varig tilbakegang av diabetes enn kvinner.
Fedme er en sterk risikofaktor for obstruktiv søvnapné som følge av sentral fettlagring rundt luftveier og i abdomen, særlig hos menn. Ved 10 % vektøkning er det seks ganger økt risiko for utvikling av moderat til alvorlig søvnrelaterte respirasjonsvansker. Obstruktivt søvnapnésyndrom fører til økt forekomst av hypertensjon, VVH og klinisk hjertesykdom inklusiv hjertesvikt og plutselig død. I en amerikansk studie av 2968 overvektige kvinner og menn med søvnapné fant Newman m.fl. at respirasjonsforstyrrelsesindeks målt under søvn økte mer ved vektøkning enn den avtok ved vektreduksjon, og da særlig hos menn (11).
Fedme predisponerer for VVH i større grad hos kvinner enn hos menn, selv uten samtidig hypertensjon (12, 13). Fedme belaster hjertet gjennom økt blodvolum, økt hjertefrekvens og som følge av parakrine effekter fra visceralt fettvev som induserer hypertrofi av både kardiomyocytter og bindevev i myokard. Visceralt fett i epikard og perikard øker i volum parallelt med generell fedme og har lokale effekter blant annet som følge av fettinfiltrasjon i myokard, perivaskulær inflammasjon og konstriksjon av høyre hjertehalvdel. Fete menn har mer perikardfett enn kvinner med samme kroppsmasseindeks, men perikardfett ser ut til å være sterkere assosiert med metabolsk syndrom hos kvinner enn hos menn. En CT-studie av 456 kvinner fant at postmenopausale kvinner hadde mer epikardfett enn premenopausale kvinner uavhengig av fedme, fysisk aktivitet og komorbiditeter og relaterte dette til lavere serum-østradiol i den postmenopausale gruppen (14). Hall m.fl. viste i en studie av 69 overvektige kvinner og menn at både økt kroppsmasseindeks, perikardfett og abdominalt visceralt fett var assosiert med redusert myokardperfusjon målt med magnetisk resonanstomografi (MR) hos kvinner, men ikke hos menn. Fettinfiltrasjon i hjertemuskelen og økt triglyseridinnhold i myokard reduserer hjertets relaksasjonsevne og predisponerer for konsentrisk VVH og hjertesvikt med normal ejeksjonsfraksjon. I Strong Heart Study fant man at abdominal fedme påvirker venstre ventrikkels geometri i større grad hos overvektige kvinner enn overvektige menn (13). Kvinner har mindre tilbakegang av VVH enn menn ved antihypertensiv behandling, særlig ved samtidig fedme (12, 15). Det har blitt vist at vektreduksjon etter bariatrisk kirurgi gir betydelig regress av VVH og unormal venstre ventrikkel geometri både hos kvinner og menn.
Dilatert venstre atrium er et av de vanligste tegn på preklinisk hjertesykdom. Fedme er en sterk risikofaktor for utvikling av dilatert venstre atrium, særlig hos kvinner og ved samtidig hypertensjon (16). Mens befolkningsstudier har vist at menn har fysiologisk større venstre atrium enn kvinner, så har studier ved hypertensjon vist at dilatert venstre atrium er vanligere blant kvinner enn menn (56 % vs. 38 %). I en tverrsnittsstudie av 535 personer med økt kroppsmasseindeks ble dilatert venstre atrium påvist hos 74 % av kvinnene og 56 % av mennene, til tross for høyere prevalens av hypertensjon blant menn (17). I en studie av pasienter med sykelig overvekt hadde menn høyere forekomst av dilatert venstre atrium enn kvinner, men studien tok ikke høyde for forskjeller i kroppsstørrelse blant kvinner og menn. Dagens europeiske retningslinjer gir ulike anbefalinger for hvordan et dilatert venstre atrium best kan påvises (7, 18). En italiensk studie av 441 personer med hypertensjon viste at dilatert venstre atrium er dobbelt så vanlig hvis man indekserte venstre atrievolum for kroppshøyden2 (dvs. opphøyd i 2. potens) istedenfor for kroppsoverflaten (19). Studien viste også at dilatert venstre atrium blant kvinner ofte ble oversett når kjønnsnøytral definisjon og indeksering for kroppsoverflate ble brukt(19).
Kvinner har normalt sett høyere verdier for systolisk funksjon i venstre ventrikkel, enten dette måles med ejeksjonsfraksjon, midtveggsforkortning, stress-korrigert midtveggsforkortning eller global lengdeakseforkortning (GLS) (20). Blant 479 personer med økt kroppsmasseindeks var denne kjønnsforskjellen i GLS bevart (21). Lavere GLS var særlig assosiert med økt karstivhet hos kvinner og med forstyrret glukosemetabolisme hos menn (21). Halland m. fl. viste at bedre fysisk form var assosiert med bedre GLS ved fedme. Det er kjent at fedme påvirker GLS negativt (22). Fedme reduserer GLS mer hos individer med samtidig diabetes type 2 sammenlignet med fete individer uten diabetes type 2 (23). Hos personer med sykelig overvekt var redusert GLS assosiert med økt oksygenbehov i myokard (17). Menn har normalt høyere oksygenbehov i myokard enn kvinner, men denne kjønnsforskjellen ble ikke funnet hos personer med kroppsmasseindeks over 41 kg/m2. Kjønnsforskjeller i myokardmetabolisme ved fedme er dokumentert med positron emisjonstomografi (24). Ved fedme skifter menn i større grad enn kvinner fra frie fettsyrer til glukose som energisubstrat. Dette kan bidra til å forklare det relativt høyere oksygenbehovet i myokard hos fete kvinner, da fettsyreoksydering krever mer oksygen enn tilsvarende karbohydratoksydering.
Det er kjent at fedme stimulerer elektroanatomisk remodellering av atriene, som er med på å forklare den økte risikoen for atrieflimmer hos overvektige individer. Helseundersøkelsen i Nord-Trøndelag (HUNT) viste at risikoen for atrieflimmer var tre ganger så høy for dem som hadde økning i kroppsmasseindeks >5 kg/m2 sammenlignet med dem som hadde stabil kroppsmasseindeks over en 8-årsperiode (25). Tromsøundersøkelsen viste at menn har høyere risiko for å utvikle atrieflimmer ved vektøkning (26). Økt risiko for atrieflimmer i Tromsøundersøkelsen startet imidlertid på et lavere blodtrykksnivå for kvinner enn for menn, og økt systolisk blodtrykk var en 2-4 ganger sterkere risikofaktor for atrieflimmer hos kvinner enn hos menn (27). I Women’s Health Study var den aldersjusterte risiko for atrieflimmer høyere blant dem som hadde dilatert venstre atrium. Studien viste også at hypertensjon økte risikoen for atrieflimmer uavhengig av om det forelå dilatert venstre atrium eller ikke, mens økt kroppsvekt kun var assosiert med risiko for atrieflimmer hos kvinner som også hadde et dilatert venstre atrium. I en svensk oppfølgingsstudie av sykelig overvektige kvinner og menn ble det funnet at pasienter som gjennomgikk bariatrisk kirurgi hadde 29 % lavere risiko for å utvikle atrieflimmer sammenlignet med fete personer med tilsvarende kardiovaskulær risikoprofil som ikke gjennomgikk slik behandling.
I INTERHEART-studien hadde deltakere i øverste midje-hofteratio kvartil 2,5 ganger høyere risiko for å få hjerteinfarkt sammenlignet med dem i som lå i nederste kvartil. HUNT2 viste at deltakere med metabolsk syndrom hadde økt risiko for akutt hjerteinfarkt uavhengig av kroppsmasseindeks. I HUSK var sammenhengen mellom akutt hjerteinfarkt og midje-hofteratio sterkere blant kvinner enn menn (28). Data basert på 122 607 personer fra et nasjonalt tysk helseregister viste at kvinner over 70 år generelt hadde høyere mortalitet etter gjennomgått hjerteinfarkt enn menn i samme aldersgruppe, men at denne forskjellen ikke ble funnet blant pasienter med fedme. Fra det nasjonale svenske registeret for oppfølging av pasienter som har gjennomgått bariatrisk kirurgi, fant man imidlertid at risiko for hjerteinfarkt 8,7 år postoperativt var den samme som for den generelle befolkningen.
Kronisk fedme predikerer økt risiko for hjertesvikt uavhengig av metabolsk status. Risikoøkning for hjertesvikt per 1 kg/m2 økning i kroppsmasseindeks er høyere blant kvinner enn menn (7 % vs. 5 %) (29). Fellesanalyse av data fra 22 681 deltakere i 4 ulike amerikanske befolkningsstudier som ble fulgt over 12 år, viste at økt kroppsmasseindeks predikerte hjertesvikt både med nedsatt (HFrEF) og med bevart ejeksjonsfraksjon (HFpEF) hos menn, men kun predikerte HFpEF hos kvinner (4). Blant 1873 pasienter med mild til moderat aortastenose var fedme assosiert med økt risiko for hjertesvikt og død uavhengig av andre faktorer, inklusiv aortastenosens alvorlighetsgrad og om det forelå samtidig hypertensjon (30). I en svensk nasjonal registerstudie var risiko for innleggelse med hjertesvikt ved fedme 5 ganger lavere blant personer som hadde gjennomgått bariatrisk kirurgi sammenlignet med fete personer som ikke hadde gjennomgått slik behandling.
Kunnskap om kjønnsforskjeller i utvikling og forløp av hjertesykdom er stadig økende, og dette gjelder også hvordan fedme påvirker kardiovaskulær risiko, preklinisk organskade og klinisk hjertesykdom (figur 1). Kvinner har økt risiko for hypertensjon ved fedme, mens menn har høyere risiko for diabetes type 2 og obstruktivt søvnapnésyndrom. Fete kvinner har høyere forekomst av VVH og dilatert venstre atrium, men bevarer bedre myokardfunksjon enn menn. Menn lagrer mer fett i perikard og får mer nedsatt myokardfunksjon. Abdominal fedme er sterkere forbundet med økt risiko for akutt hjerteinfarkt og HFpEF hos kvinner og med økt risiko for atrieflimmer og hjertesvikt av alle typer hos menn. Kunnskap om kjønnsforskjeller når det gjelder hjerteaffeksjon er viktig i forebygging av hjertesykdom ved fedme og bør brukes i en mer persontilpasset oppfølging av pasienter med fedme.
Innlegget er tidligere publisert i Hjerteforum nr 4 2021 og trykkes med tillatelse.
De mest sentrale referansene er inkludert i denne listen. Fullstendig referanseliste fås ved henvendelse til forfattere.
1. WHO. Obesity and overweight 2020 [04. february. 2021]. Available from: https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight.
2. Folkehelseinstituttet. Overvekt og fedme i Norge 2017 [30. January 2020]. Available from: https://www.fhi.no/nettpub/hin/levevaner/overvekt-og-fedme/.
3. Ng ACT, Strudwick M, van der Geest RJ, et al. Impact of epicardial adipose tissue, left ventricular myocardial fat content, and interstitial fibrosis on myocardial contractile function. Circ Cardiovasc Imaging 2018; 11: e007372.
4. Savji N, Meijers WC, Bartz TM, et al. The association of obesity and cardiometabolic traits with incident HFpEF and HFrEF. JACC Heart Fail 2018; 6: 701-9.
5. Gerdts E, Regitz-Zagrosek V. Sex differences in cardiometabolic disorders. Nat Med 2019; 25: 1657-66.
6. Liu J, Fox CS, Hickson DA, et al. Impact of abdominal visceral and subcutaneous adipose tissue on cardiometabolic risk factors: The Jackson heart study. J Clin Endocrinol Metab 2010; 95: 5419-26.
7. Williams B, Mancia G, Spiering W, et al. 2018 ESC/ESH guidelines for the management of arterial hypertension. Eur Heart J 2018; 39: 3021-104.
8. Kringeland E, Tell GS, Midtbø H, et al. Factors associated with increase in blood pressure and incident hypertension in early midlife: The Hordaland Health Study. Blood Press 2020; 29: 267-75.
9. Wilsgaard T, Schirmer H, Arnesen E. Impact of body weight on blood pressure with a focus on sex differences: The Tromsø study, 1986-1995. Arch Intern Med 2000; 160: 2847-53.
10. Huebschmann AG, Huxley RR, Kohrt WM, et al. Sex differences in the burden of type 2 diabetes and cardiovascular risk across the life course. Diabetologia 2019; 62: 1761-72.
11. Newman AB, Foster G, Givelber R, et al. Progression and regression of sleep-disordered breathing with changes in weight: The sleep heart health study. Arch Intern Med 2005; 165: 2408-13.
12. Gerdts E, Okin PM, de Simone G, et al. Gender differences in left ventricular structure and function during antihypertensive treatment: The Losartan intervention for endpoint reduction in hypertension study. Hypertension 2008; 51: 1109-14.
13. de Simone G, Devereux RB, Chinali M, et al. Sex differences in obesity-related changes in left ventricular morphology: The strong heart study. J Hypertens 2011; 29: 1431-8.
14. El Khoudary SR, Shields KJ, Janssen I, et al. Cardiovascular fat, menopause, and sex hormones in women: The SWAN cardiovascular fat ancillary study. J Clin Endocrinol Metab 2015; 100: 3304-12.
15. Gerdts E, Izzo R, Mancusi C, et al. Left ventricular hypertrophy offsets the sex difference in cardiovascular risk (The Campania Salute Network). Int J Cardiol 2018; 258: 257-61.
16. Stritzke J, Markus MR, Duderstadt S, et al. The aging process of the heart: Obesity is the main risk factor for left atrial enlargement during aging the MONICA/KORA (monitoring of trends and determinations in cardiovascular disease/cooperative research in the region of Augsburg) study. J Am Coll Cardiol 2009; 54: 1982-9.
17. Halland H, Lønnebakken MT, Pristaj N, et al. Sex differences in subclinical cardiac disease in overweight and obesity (The FATCOR study). Nutr Metab Cardiovasc Dis 2018; 28: 1054-60.
18. Nagueh SF, Smiseth OA, Appleton CP, et al. Recommendations for the evaluation of left ventricular diastolic function by echocardiography: An update from The American Society of Echocardiography and the European Association of Cardiovascular Imaging. Eur Heart J Cardiovasc Imaging 2016; 17: 1321-60.
19. Airale L, Paini A, Ianniello E, et al. Left atrial volume indexed for height(2) is a new sensitive marker for subclinical cardiac organ damage in female hypertensive patients. Hypertens Res 2021.
20. Lang RM, Badano LP, Mor-Avi V, et al. Recommendations for cardiac chamber quantification by echocardiography in adults: An update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging. Eur Heart J Cardiovasc Imaging 2015; 16: 233-70.
21. Pristaj N, Saeed S, Midtbø H, et al. Covariables of myocardial function in women and men with increased body mass index. High Blood Press Cardiovasc Prev 2020; 27: 579-86.
22. Blomstrand P, Sjöblom P, Nilsson M, et al. Overweight and obesity impair left ventricular systolic function as measured by left ventricular ejection fraction and global longitudinal strain. Cardiovasc Diabetol 2018; 17: 113.
23. Suto M, Tanaka H, Mochizuki Y, et al. Impact of overweight on left ventricular function in type 2 diabetes mellitus. Cardiovasc Diabetol 2017; 16: 145.
24. Peterson LR, Soto PF, Herrero P, et al. Impact of gender on the myocardial metabolic response to obesity. JACC Cardiovasc Imaging 2008; 1: 424-33.
25. Feng T, Vegard M, Strand LB, et al. Weight and weight change and risk of atrial fibrillation: The HUNT study. Eur Heart J 2019; 40: 2859-66.
26. Ball J, Løchen ML, Wilsgaard T, et al. Sex differences in the impact of body mass index on the risk of future atrial fibrillation: Insights from the longitudinal population-based Tromsø study. J Am Heart Assoc 2018;7.
27. Sharashova E, Wilsgaard T, Ball J, et al. Long-term blood pressure trajectories and incident atrial fibrillation in women and men: The Tromsø study. Eur Heart J 2020; 41: 1554-62.
28. Egeland GM, Igland J, Vollset SE, et al. High population attributable fractions of myocardial infarction associated with waist-hip ratio. Obesity (Silver Spring). 2016; 24: 1162-9.
29. Kenchaiah S, Evans JC, Levy D, et al. Obesity and the risk of heart failure. N Engl J Med. 2002; 347: 305-13.
30. Rogge BP, Cramariuc D, Lønnebakken MT, et al. Effect of overweight and obesity on cardiovascular events in asymptomatic aortic stenosis: A SEAS substudy (Simvastatin Ezetimibe in Aortic Stenosis). J Am Coll Cardiol 2013; 62: 1683-90.