Behandling ved akutt hjerneslag har gjennomgått en rivende utvikling i de senere år. Ettersom indremedisinere står for en vesentlig del av akutt slagbehandling i Norge, er det viktig at norske indremedisinere følger med på utviklingen og er oppdaterte, slik at de fortsatt kan tilby god behandling ved akutt hjerneslag. I denne artikkelen presenteres noen av de endringer som har skjedd det siste 10 året når det gjelder hjerneslag og hjerneslagbehandling.
Aktuelle tall fra basisregisteret over hjerte- og karsykdom viser at om lag 11000 personer innlegges i sykehus med akutt hjerneslag årlig. 45 % er kvinner, og 85 % av hjerneslagene er hjerneinfarkt (1).
Hjerneslag er fortsatt en av våre store og alvorlige folkesykdommer, men registerdata tyder på at insidensen har vært noe avtagende i de senere år (1). Alder er fortsatt den sterkeste risikofaktor: I dag er 2 av 3 pasienter som rammes av hjerneslag over 70 år, og 1 av 4 over 85 år. Derfor vil antall hjerneslag trolig stige når de store etterkrigskull kommer opp i «slagrisiko-alder» (2). Det er også årsaken til at det er viktig at leger som skal behandle hjerneslag har god kompetanse når det gjelder de eldre aldersgrupper og deres komorbiditet. Her har indremedisinere, og i enda større grad geriatere, en kompetanse som gjør dem til verdifulle bidragsytere både ved akutt slagbehandling og i sekundær forebygging.
Risikoprofilen for slagrammede har endret seg lite det siste 10-året, bortsett fra at røyking avtar og atrieflimmer øker litt, sannsynligvis pga. mer fokus på å oppdage paroksystisk atrieflimmer. 4 av 5 slagpasienter har en eller flere av følgende risikofaktorer: Høyt blodtrykk, hyperkolesterolemi eller statinbehandling, atrieflimmer, røyking, eller diabetes (2). Dette er indremedisinske tilstander, og indremedisinerens rolle både i primær og sekundærprofylakse ved hjerneslag er godt dokumentert og anerkjent, eventuelt i samarbeid med fastlegen.
Prognosen ved slagpasienter har bedret seg dramatisk i de senere år med 25 % reduksjon i dødelighet fra 2012-2016. (1). Norge er nå det land hvor en slagrammet har størst sjanse til å overleve etter et akutt hjerneslag (2, 3). Tre måneder etter slaget er over 75 % av de som overlever selvstendige i daglige gjøremål. Ettersom hjerneslag har vært en dominerende årsak til alvorlig funksjonshemning, er dette svært gledelige resultater (2).
Årsakene til bedret overlevelse og funksjonsnivå er ikke tilstrekkelig klarlagt, men noe av forklaringen kan være at hjerneslagene er mindre alvorlige nå enn tidligere. Figur 1 viser alvorligheten av slagsymptomer ved innkomst i norske sykehus i 2017 bedømt ut fra den anbefalte slagskala National Institutes of Health Stroke Scale (NIHSS) (2). To av tre pasienter med akutt hjerneslag har NIHSS skår 0-5, som vanligvis klassifiseres som lette slagsymptomer (2)
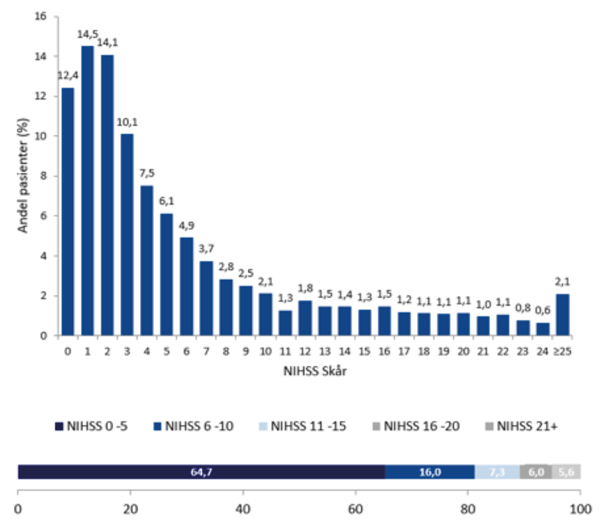
Figur 1. Andel pasienter etter ulik grad av NIHSS-skår ved sykehusinnleggelse
Noe av endringen mot lettere slag og bedre prognose kan trolig tilskrives bedre primær profylakse og kontroll med risikofaktorer i befolkningen. Det er imidlertid holdepunkter for at også bedre akutt behandling, og bedre oppfølging etter akuttfasen, har betydning. En presentasjon av de endringer i akutt behandling og sekundær profylakse som har skjedd i de seinere årene er derfor berettiget. Noen aktuelle endringer i de senere år er også oppført i tabell 1.

Våre helsemyndigheter har definert klare normgivende anbefalinger for slagbehandlingen i Norge, blant annet gjennom Den reviderte nasjonale retningslinje for behandling og rehabilitering ved hjerneslag fra 2017 (4), Pakkeforløp hjerneslag fra 2018 (5) og nasjonale kvalitetsindikatorer.
Dette, sammen med Norsk hjerneslagregister, som registrerer hva som gjøres, representerer viktige verktøy for å kartlegge kvalitet og identifisere uønsket variasjon og forbedringsområder.
Helsedirektoratet har investert store midler i informasjonskampanjen «Prate- Smile – Løfte» for å øke befolkningens kjennskap til akutte slagsymptomer og betydningen av å ringe 113. 80 % av befolkningen kjenner nå til de vanligste slagsymptomer, og nær 50 % av pasienter med akutt hjerneinfarkt innlegges innen 4 timer etter symptomdebut, som er raskere enn i noe annet nordisk land (2). I tillegg har nesten alle sykehus etablert trombolyse-alarm og trombolyseteam, som sikrer rask logistikk i akuttmottaket slik retningslinjene anbefaler.
Slagbehandling i sykehus skal organiseres i egne enheter – slagenheter, og dette er i løpet av det siste 10-året implementert godt i Norge. 94 % av pasienter med akutt hjerneslag behandles nå i slagenhet – en høyere andel enn i noe annet land (2). 45 av de 49 sykehus som behandler akutt hjerneslag, har slagenhet, og i 34 av disse sykehusene er akutt slagbehandling organisert i indremedisinske eller geriatriske avdelinger (2). Dette viser den store betydningen de indremedisinske fagområder har i akutt slagbehandling.
Slagenhetsbehandling er fortsatt det eneste behandlingstiltak som er dokumentert at kan redusere dødelighet ved akutt hjerneslag og bidrar derfor til vår gode overlevelse ved hjerneslag (6).
Hva som bør inngå i slagenhetsbehandling er godt dokumentert og gjelder fortsatt, men vi bør i dag ha enda mer fokus på den hyperakutte fase (6,7). Det pågår derfor en diskusjon om monitoreringen av sirkulasjon, respirasjon og fysiologiske homeostase bør være mer kontinuerlig, som ved f.eks. akutt hjerteinfarkt, eller om intermitterende monitorering er tilstrekkelig (7, 8). Utviklingen synes å gå i retning av mer kontinuerlig monitorering det første døgnet da dette trolig kan redusere enkelte komplikasjoner (8). Her trenger mange slagenheter i Norge en opprustning. Mer monitorering vil også kreve indremedisinsk ekspertise som er vant til denne type overvåkning. Det har også vært et diskusjonstema om slagenheter ved mindre sykehus oppnår like gode resulter som ved store, og dagens kunnskapsgrunnlag tyder på likeverdige behandlingsresultater (9). Ett tredje diskusjonstema er hvor tidlig og hvor intensiv mobilisering og trening bør være de første 12-48 timer etter debut av slaget. En stor randomisert studie (AVERT) (10,11) viste en negativ effekt av for intensiv trening i det første døgnet, samtidig som lite aktivitet og sengeleie også er negativt for slagrammede (7,12). Den optimale balansen er foreløpig ikke funnet, men forskning pågår.
Trombolyse ved akutt hjerneinfarkt ble godkjent i Norge i 2003 og er en effektiv behandling ved hjerneinfarkt, hvis behandlingsstart skjer innen 4,5 timer fra symptomdebut og størst effekt innen 3 timer (13). Det er publisert enkelte resultater som kan tyde på at noen få pasienter kan ha effekt utenfor dette tidsrom, men hvor stor andel er uavklart. Alteplase er foreløpig eneste godkjente medikament, tidligere aldersgrense på 80 år er nå opphevet og i Norge får nå ca. 20 % av pasienter med akutt hjerneinfarkt trombolyse (2), noe som er den høyeste trombolyseandel i Europa. Det hersker usikkerhet om nytten av trombolyse ved meget lette slagsymptomer, der trombolyse ikke er dokumentert å påvirke selvhjulpenhet, men muligens kan redusere graden av lettere nevrologiske utfall (13). Det er i Norge ingen enighet om indikasjonsstilling for trombolyse ved lette slag. Ved noen sykehus får 80 % av pasienter som innkommer innen tidsvinduet med lette slag (NIHSS 0-5) trombolyse – ved andre kun 8 %. En slik variasjon er uholdbar, og særlig når 5-6 % av disse pasientene også får symptomgivende hjerneblødning (2). Hva som er den riktige indikasjonsstilling for trombolyse ved lette slag er imidlertid foreløpig ikke kjent.
Trombektomi. Den nyeste form for reperfusjon, eller rekanalisering, er endovaskulær kateterbasert behandling, trombektomi, som ble godkjent i Norge i 2017 (14). Meta-analyser viser en klar effekt av trombektomi på pasienter med alvorlige slagsymptomer og med samtidig påvisning av en blodpropp i en av de store arterier precerebralt eller intracerebralt (14, 15). Dokumentasjonen bygger på behandlingsstart innen 6 timer for pasienter med meget alvorlige symptomer, median NIHSS-skår 17, og få pasienter som hadde NIHSS < 10 (15). Etterhvert har indikasjonene for trombektomi beveget seg ned mot de mer moderate slag. American Heart Association anbefaler nå, på noe usikkert grunnlag, at intervensjon bør vurderes ved NIHSS >6 (16). I øyeblikket er det ca. 350 pasienter, eller knapt 5 % av hjerneinfarkter, som blir behandlet med trombektomi i Norge. Da de fleste pasienter har lette slagsymptomer og ingen okklusjoner i store kar, så vil trombektomi i overskuelig framtid være en aktuell behandling bare for en liten andel slagpasienter og får neppe samme omfang som intervensjoner i koronar kretsløpet. Men for pasienter med okklusjon i en stor åre og alvorlige slagsymptomer er dette en meget effektiv behandling. Dagens kunnskapsgrunnlag tyder på at trombolyse forut for trombektomi er gunstig, hvis ikke kontraindikasjoner. Av og til, vil initial trombolyse også gjøre trombektomi unødvendig.
Noen få pasienter (usikkert hvor stor andel) kan synes også å ha nytte av trombektomi ved symptomer som har vedvart over 6 timer (17, 18). For å kunne dokumentere effekt av trombektomi i denne pasientgruppen, trengs en seleksjon av pasientene ut fra avansert bildediagnostikk – det vanligste er CT perfusjon, alternativt MR. Slike undersøkelser kan gi informasjon om det fortsatt er områder med reversibel iskemi (penumbrasoner) som eventuelt kan reddes. Helsedirektoratet arbeider i øyeblikket med nye retningslinjer for trombektomi ved utvidet tidsvindu.
Trombolyse bør gis så raskt som mulig. Vår desentraliserte slag- og slagenhetsbehandling har vært en stor suksessfaktor og bør fortsatt være hovedregelen for akutt slagbehandling, slik at tidlig trombolyse sikres. Ved trombektomi kreves imidlertid høyspesialisert ekspertise i slagsentere som foreløpig bare er tilgengelig ved 5 universitetsklinikker. Ut fra pasientvolum er det ikke grunnlag for flere trombektomisentere, men avstander og geografi gjør det nødvendig med noen flere, og dette er under planlegging. Behandling med trombektomi fordrer et nært samarbeid mellom lokale sykehus/slagenheter og trombektomisentere. «Drip and Ship», som betyr at trombolyse starter ved lokalsykehus og pasienten så transporteres under pågående infusjon til nærmeste trombektomisenter, vil i store deler av Norge være en god organisering. I de tettest befolkede områder kan en prehospital triagering være aktuelt å vurdere, men ved endringer fra dagens desentraliserte modell med kort tid til trombolyse, bør trombolyse tider monitoreres nøye, slik at vi ikke påfører mange pasienter forsinkelse for å oppnå raskere behandling for de få.
I trombektomisentere bør høy slagkompetanse samles, og et nært samarbeid mellom slagleger med bakgrunn fra indremedisin/geriatri, nevrologi og intervensjonsradiologer og annet personell vil ha forutsetninger for å skape gode slagsentere. En slik modell er blant annet utviklet ved St. Olavs hospital hvor disse spesialister arbeider nært sammen for rask utredning og indikasjonsstilling – i nært samarbeid med de 6 lokalsykehus i vår region.
Sekundærprofylakse har som mål å forebygge nye hjerneslag og andre vaskulære hendelser. Kunnskapen om risikofaktorer og årsak til hjerneslag, samt effekt av forebyggende tiltak og forventet prognose, er grunnlaget for valg av forebyggende behandlingstiltak. Leger som behandler slagpasienter trenger derfor høy kompetanse når det gjelder utredning og oppdatert kunnskap om hvordan resultater av utredningen skal benyttes for optimal beskyttelse mot nye vaskulære hendelser Den viktigste sekundærprofylaktiske nyhet her er de direkte orale antikoagulasjonsmidler (DOAK), som gradvis nå erstatter warfarin hos pasienter med hjerneinfarkter og atrieflimmer da 75 % av de som antikoaguleres nå bruker DOAC. Nesten alle pasienter med hjerneinfarkter uten atrieflimmer får platehemmende behandling der klopidogrel øker mye og nå gis til 47 %, acetylsalisylsyre (ASA) som monoterapi benyttes hos 37 % og 26 % får kombinasjonen ASA/dipyridamol. Acetylsalisylssyre (ASA) er fortsatt mest benyttet hos over 50 %. I de første uker etter et hjerneinfarkt er nylig også kommet dokumentasjon på at kombinert bruk av ASA og klopidogrel kan være nyttig i sekundær profylakse etter små hjerneinfarkt (NIHSS 0-3) eller transitorisk iskemiske anfall(19)
En annen markert endring er en sterk økning i statinbehandling etter hjerneinfarkt. I 2017 fikk 87 % av pasienter under 80 år med hjerneinfarkt behandling med statin i sekundær profylakse(2).
Hjerneslag er både en akutt sykdom og en kronisk sykdom, og det trengs en helhetlig og godt koordinert behandlingskjede. Her vil det nye Pakkeforløp hjerneslag (5) bli viktig, og slagenhetene har en sentral oppgave både i akuttfasen (fase 1) og under resten av sykehusoppholdet (fase 2), for å velge hvilket pasientforløp som er til mest nytte for den enkelte pasient etter sykehustiden, samt tilby adekvat etterkontroll.
Hjerneslagsykdommene er i endring mot mindre alvorlige symptomer, samtidig som stadig bedre behandlingstiltak og -tilbud utvikles.
Behandling av slagpasienter fordrer bred indremedisinsk kompetanse, og mer komplekst vil det trolig bli i fremtiden. Symptomene ved hjerneslag er nevrologiske, men årsakene, risikofaktorene og mange av komplikasjonene er indremedisinske, og det er den geriatriske pasient som først og fremst rammes. Behandlingstiltakene er i grenseland mellom nevrologi og indremedisin. Ingen av dagens legespesialiteter tilfredsstiller kravene til «god slaglege», så for å kunne tilby god behandling kreves det at aktuelle leger tilegner seg mer kompetanse. De nye spesialistreglene har klare og økte krav til «slagkompetanse» både for indremedisin og geriatri. Geriatri-spesialitetens krav ligger på samme nivå som for nevrologi. Norges geografi, befolknings- og sykehusstruktur tilsier at vi fortsatt bør bygge på desentralisert slagomsorg, som til nå har vært en suksess og bidratt til at vi har en av de beste, muligens den aller beste, slagomsorgen i Europa.
Figur 2. viser måloppnåelse på viktige kvalitetsindikatorer for slagbehandling og det er få land som kan matche vår måloppnåelse.
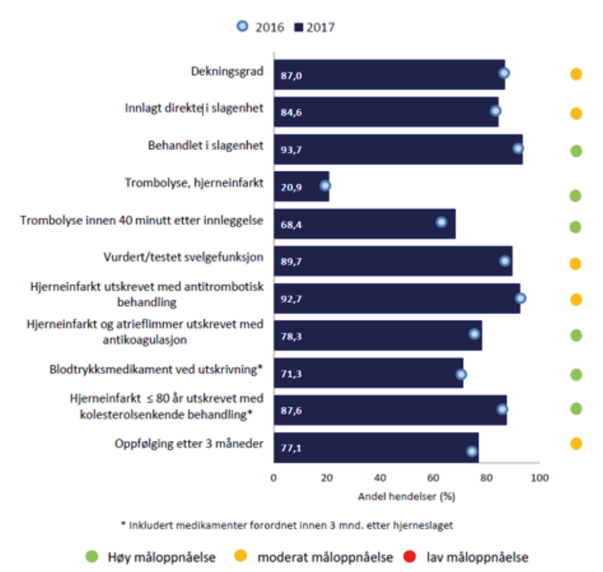
Figur 2: De 9 kliniske kvalitetsindikatorer for slagbehandling som monitoreres via Norsk hjerneslagregister hvorav 7 er nasjonale indikatorer for helsetjenesten i Norge. I tillegg 2 indikatorer nr 1 og nr 11 som viser for dekningsgrad i forhold til Norsk pasientregister. Resultater for 2016 og 2017. Ref: Årsrapport Norsk hjerneslagregister 2017
Den høye måloppnåelsen betyr at indremedisinere og geriatere har bidratt til høy kvalitet og fortsatt bør være helt sentrale i de legetjenester som skal tilbys slagrammede.
Framtidige utfordringer for indremedisinere.
Det er definitivt bruk for indremedisinerens kompetanse også i den fremtidige slagbehandlingen, og det er nok av utfordringer.
Takk til daglig leder Hild Fjærtoft og registerkoordinator Birgitte Mørch i Norsk hjerneslagregister for kvalitetssikring av data fra registeret.
Referanser