IDA-studien er en nasjonal blodtrykksstudie som kartlegger pasienter med hypertensjon og vurderer effekten av persontilpasset og multidisiplinær tilnærming til denne pasientgruppen. Pasienter med ukontrollert hypertensjon på tross av minst to blodtrykkssenkende medikamenter kan delta i studien som inkluderer ut 2021 (www.idastudien.no).
Camilla Lund Søraas, Anne Cecilie Larstorp, Lene V. Halvorsen, Ola U. Bergland, Stine Rognstad, Karl Marius Brobak, Arleen Aune, Eirik Olsen, Sondre Heimark, Ulla Hjørnholm, Vibeke N. Kjær, Rune Mo, Marit Solbu, Eva Gerdts, Mimi Stokke Opdal, Fadl Elmula M. Fadl Elmula, Aud Høieggen, Sverre E. Kjeldsen og Morten Rostrup
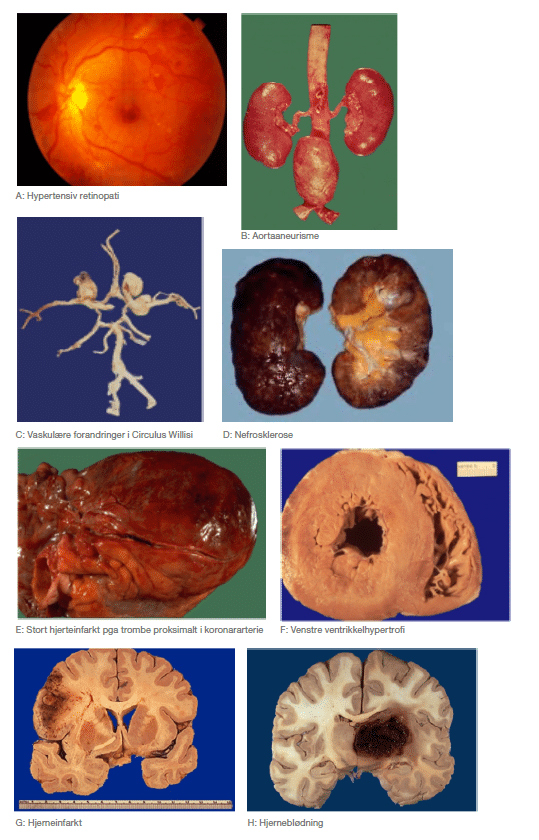
Rundt 40% av den voksne befolkningen har hypertensjon. Hypertensjon er den viktigste modifiserbare risikofaktoren for sykelighet og død i verden [1-3]. Det er veldokumentert at hypertensjon over tid kan forårsake endeorganskade [4,5]. Hypertensjon øker risikoen for kardiovaskulær sykdom, i form av venstre ventrikkelhypertrofi, hjerteinfarkt, hjertesvikt, arytmier/atrieflimmer, aortastenose og plutselig hjertedød. Store og små kar rammes også, med utvikling av aortaaneurisme/-disseksjon, perifer karsykdom og retinopati. Nyrene affiseres med hypertensiv nefrosklerose som medfører progressivt tap av nyrefunksjon, og som i Norge er den vanligste årsaken til kronisk nyresykdom stadium 5 med behov for dialyse og nyretransplantasjon. Cerebrovaskulære komplikasjoner omfatter TIA, hjerneinfarkt og hjerneblødning, samt demensutvikling [6]. Hypertensjonsmediert endeorganskade resulterer i innleggelser, rehabilitering, utredning og legemiddelbruk, som igjen utløser store samfunnskostnader og gir nedsatt livskvalitet for den enkelte. Heldigvis kan disse organskadene i stor grad forebygges og også til en viss grad reverseres ved adekvat blodtrykksbehandling [5]. De fleste pasienter oppnår effektiv blodtrykksreduksjon ved å følge opp livsstilsråd og medikamentell behandling. Når blodtrykket normaliseres ved behandling, reduseres risikoen for å utvikle endeorganskade.

Et av hovedspørsmålene i IDAstudien er å utforske årsakene til dårlig blodtrykkskontroll. I henhold til europeiske retningslinjer for hypertensjon bør blodtrykket senkes til under 140/90 mmHg, og helst til under 130/80 mmHg for de fleste yngre enn 65 år [5]. Pasienter som fortsatt har systolisk kontortrykk ≥140 mmHg eller diastolisk kontortrykk ≥90 mmHg tross medikamentell behandling, har ukontrollert hypertensjon. Disse pasientene utgjør over halvparten av pasientene som behandles for hypertensjon [2,3,7]. Ved ukontrollert hypertensjon er det økt risiko for komplikasjoner. Vi vet ikke hvorfor så mange ikke oppnår blodtrykksmålet. Det kan skyldes flere forhold; blant annet at legen unnlater å opptitrere behandlingen tilstrekkelig, sekundær hypertensjon, livsstilsfaktorer, medikamentinteraksjoner, bivirkninger og redusert etterlevelse av behandlingen [5,8]. Vi undersøker dette bredt i en norsk studie, samt kartlegger risikofaktorer, pasientfaktorer og komplikasjoner. Samtidig vurderer vi effekten av en persontilpasset tilnærming til den enkelte pasient.
Målet med IDA-studien er å bidra med ny kunnskap som kan gi bedre blodtrykkskontroll, færre bivirkninger og bedre forståelse av pasientens kunnskap om og holdninger til egen helse og behandling. Dette kan forhåpentligvis medføre færre komplikasjoner og bedre livskvalitet for den enkelte pasient, lavere dødelighet og reduserte samfunnskostnader.
Alle pasienter som deltar får målt kontor- og 24-timers-blodtrykk. Det tas opp en standardisert anamnese inkludert grundig legemiddelliste og bivirkningsgjennomgang. I tillegg tas det blodprøver og urinprøver, og pasientene fyller ut spørreskjemaer. Pasienter med hypertensjon ved døgnmåling utredes for sekundære årsaker til hypertensjon og undersøkes for endeorganskade med EKG, ekkokardiografi og måling av albumin/kreatinin-ratio i urin. Et utvalg av pasientene med ukontrollert hypertensjon og redusert etterlevelse har gått videre til oppfølgning gjennom et halvt år i et randomisert kontrollert design for å undersøke om pasientinformative tiltak bedrer medikament etterlevelse. Inklusjonen er fortsatt pågående når dette skrives. Alle pasienter med hypertensjon ved døgnmåling får råd om endring av medikamenter i henhold til retningslinjer. Pasientens fastlege mottar epikrise med resultater fra utredningen og hvilke medikamentendringer som er foretatt. Ved behov anbefales ytterligere utredning i spesialisthelsetjenesten.
IDA-studien benytter seg av flere pasientrapporterte utfallsmål (PROMs), som kartlegger pasientens kunnskaper, forståelse og psykososiale forhold som kan tenkes å påvirke behandlingsresultatet. Hypertensjon i seg selv er vanligvis en asymptomatisk tilstand som for de fleste vil kreve livslang medikamentell behandling med daglig inntak av piller. For enkelte kan dette være utfordrende å etterleve – kanskje opplever man bivirkninger av medikamentene mens man ikke merker noe til det høye blodtrykket. Det er essensielt med en god allianse mellom pasient og lege og at pasientene får tilpasset informasjon om hvorfor behandling er nødvendig. De fleste medikamenter gir få bivirkninger og det er mange antihypertensiva å velge blant, slik at det er fullt mulig å finne en effektiv behandling som pasientene kan leve godt og bivirkningsfritt med.
IDA-studien er finansiert av Norges Forskningsråd, Helse Sør-Øst, Universitetet i Oslo, Helse Vest og Helse Nord, samt egenfinansiering fra universitetssykehusene som deltar. Seks stipendiater er tilknyttet studien, som startet opp i 2017 og inkluderer pasienter ut 2021. Studiesentrene i Oslo, Bergen, Trondheim og Tromsø har hittil inkludert over 900 pasienter.
IDA-studien har etablert et godt samarbeid med primær- og spesialisthelsetjenesten over hele landet. Pasienter henvises fra kliniske avdelinger ved sykehusene og fra fastleger som ønsker utredning av pasienter med hypertensjon der man ikke har kommet i mål med foreskrevet behandling. Vi har hatt god nytte av å rekruttere flere fastleger som aktive brukerrepresentanter tilknyttet studien. I tillegg samarbeider vi med det nystartede PraksisNett, som er et nasjonalt nettverk av fastlegepraksiser som ønsker å bidra med pasienter til pågående forskningsprosjekter [9]. Via nettverket lønner vi deltagende fastleger en fast sum for å gå gjennom sine pasientlister og finne egnede pasienter. Disse pasientene får tilsendt et invitasjonsbrev om IDA-studien og velger selv om de ønsker å kontakte oss for deltagelse eller ikke. PraksisNett muliggjør dermed at flere pasienter introduseres for forskningsstudier der de kan bidra med egne data.

Pasientene kan også selv ta kontakt for å delta i studien, uten å gå veien om lege. Vi har trykket inn annonser i aviser og ukeblad, samt benyttet andre media for å nå ut til flest mulig pasienter, inkludert de som sjelden går til lege.
| Inklusjonskriterier | Eksklusjonskriterier |
| Alder ≥ 18 år | eGFR<30 mL/min/1.73m^¨2 |
| Forhøyet kontorblodtrykk | Albumin/kreatin ratio > 300 mg/mmol |
| Bruk av minst to antihypertensive medikamenter (eller 1 kombinasjonspreparat) | Rusproblematikk eller alvorlige sykdommer som vanskeliggjør praktisk deltakelse |
| Graviditet |
De første data fra et utvalg av studiepopulasjonen med forhøyet kontorblodtrykk (n=550) viste en studiepopulasjon med gjennomsnittsalder 63 år og god kjønnsbalanse med 43% kvinner. Halvparten (51 %) av de inkluderte pasientene hadde ukontrollert hypertensjon ved døgnmåling. Pasientene brukte daglig i gjennomsnitt 2,2 blodtrykkstabletter og 4,5 tabletter totalt. Fordelingen av antihypertensive medikamenter speiler retningslinjene ved at flesteparten benyttet hemmere av renin-angiotensin-aldosteron systemet (ACE-hemmere (15%)/angiotensin reseptorblokkere (ARB) 82%). De andre store medikamentgruppene var kalsiumantagonister og tiaziddiuretika hos henholdsvis 68% og 67%. Rundt 40% benyttet betablokkere, noe som skyldes ko- morbiditet. Se for øvrig DOI: 10.1161/HYPERTENSIONAHA. 121.17514.
Gjeldende europeiske retningslinjer anbefaler bruk av kombinasjonspiller i hypertensjonsbehandling, og en nylig publisert systematisk oversiktog meta-analyse fant at dette ga bedre etterlevelse og blodtrykkskontroll [10]. I vår studiepopulasjon brukte 65% kombinasjonspiller, og denne andelen kunne gjerne vært høyere, da alle inkluderte måtte bruke minst to antihypertensiva. Kombinasjonspillene som ble brukt inneholdt to virkestoffer hos de fleste, mens 11% av studiepasientene hadde fått foreskrevet trippelkombinasjonspiller. Dette kan skyldes at kun ett trippelkombinasjonspreparat er tilgjengelig i Norge, i motsetning til flere alternativer i de fleste land i Europa.
| Hvordan henvise pasienter til deltakelse i IDA-studien? |
| Vi trenger flere pasienter – henvis gjerne til oss. Inklusjon pågår ut 2021. Skriv en kort henvisning merket med «IDA-studien», og send den til nærmeste IDA-senter: |
| Oslo: henvisning sendes til Nyrepoliklinikken, OUS Ullevål. |
| Bergen: henvisning sendes til Hjerteavdelingen, Haukeland sykehus. |
| Trondheim: henvisning sendes til Hjertemedisinsk poliklinikk, St. Olavs Hospital. |
| I Tromsø er inklusjon avsluttet. |
| Pasientene kan også kontakte oss selv, uten henvisning, ved å ringe telefon: 46 33 50 51. |
| Sjekk ut www.idastudien.no for mer info. |
| IDA-studien på Facebook |
| IDA-studien på Instagram |