Av Per Olav Vandvik, Annette Kristiansen, Linn Brandt, Sigrun Halvorsen, Eivind Berge, Anders E.Dahm, Per Morten Sandset (Redaksjonskomiteen).
Norske leger fikk i begynnelsen av November 2013 tilgang til nye faglige retningslinjer innen antitrombotisk behandling og tromboseprofylakse (www.blodfortynnende.no), utviklet med utgangspunkt i nylig publiserte internasjonale retningslinjer. Retningslinjene representerer en ny generasjon verktøy for kunnskapsstøtte for bruk i klinisk praksis, basert på ny metodikk og teknologi for utvikling, disseminering og oppdatering gjennom et internasjonalt forankret forskningsprogram.
Indremedisineren publiserte i oktober 2012 en serie fagartikler om antitrombotisk behandling med vekt på nye platehemmere og perorale antikoagulantia som behandlingsalternativer både ved venøs og arteriell trombose.1 Artiklene gir en innføring i nye behandlingsalternativer ved trombose og inkluderer anbefalinger blant annet fra Oslo universitetssykehus. Samtidig illustrerer artiklene behovet for kunnskapsbaserte faglige retningslinjer til bruk for norske klinikere utviklet i tråd med gjeldende standarder.2
Problemstillinger relatert til forebygging og behandling av arteriell og venøs trombose spenner også videre enn de nye legemidlene og inkluderer behandling ved dyp venetrombose og lungeembolisme, hjerneinfarkt, hjerteinfarkt (ekskludert akuttfasen), atrieflimmer, perifer karsykdom, profylakse ved kirurgiske-, indremedisinske og ortopediske tilstander, og profylakse og behandling av venøs trombose ved samtidig graviditet.3
Leger må ha tilgang til oppdatert og gyldig forskningbasert kunnskap, fortrinnsvis i form av faglige retningslinjer utviklet med tilfredstillende metodikk.2 De fleste retningslinjer har imidlertid betydelige svakheter med hensyn til både kunnskapsgrunnlag og utvikling av anbefalinger.4 5 Nye definisjoner og standarder for pålitelige retningslinjer (”trustworthy guidelines”) og forbedret metodikk for utvikling av retningslinjer (GRADE og AGREE II) gir langt bedre muligheter enn tidligere for å lage gode og balanserte retningslinjer for klinikere, men stiller samtidig store krav til metodekompetanse, klinisk ekspertise og tid.2 6
I februar 2012 publiserte tidsskriftet CHEST den niende oppdateringen av ”Antithrombotic Therapy and Prevention of Thrombosis, 9th edition, American College of Chest Physicians Evidence-Based Clinical Practice Guidelines”, heretter kalt AT9.7 AT9 er internasjonalt anerkjente retningslinjer for antitrombotisk behandling og tromboseprofylakse. AT9 inneholder omlag 600 anbefalinger og er laget i henhold til GRADE og inkluderer også ny metodikk for å håndtere interessekonflikter og inkorporere pasienters verdier og preferanser i anbefalingene.8
Retningslinjeutvikling krever betydelig metodekompetanse, klinisk ekspertise og er meget tidkrevende. Samtidig er nasjonal og lokal tilpasning av slike retningslinjer nødvendig. Publiseringsformatet i AT9 er heller ikke egnet for bruk i travel praksis med siderike artikler i PDF format. Disse erkjennelsene ledet derfor Per Olav Vandvik, en av kapittelredaktørene i AT9, til å kontakte Per Morten Sandset våren 2010 med forespørsel om norske tromboseeksperter ønsket å påta seg jobben med å tilpasse AT9 til norsk bruk i nye og brukervennlige formater. Sandset hadde da nylig fått mandat av Norsk Selskap for Hematologi til å utarbeide norske retningslinjer for antitrombotisk behandling. Samarbeidet har resultert et i omfattende forsknings- og utviklingsprosjekt (Smooth Norwegian Adaptation and Presentation of Guidelines to Improve Thrombosis treatment: SNAP IT) som parallelt med tilpasning av internasjonale retningslinjer til norsk bruk utvikler ny metodikk og teknologi for å sikre klinikere optimal tilgang til anbefalinger i travel praksis.
Samarbeidet ble i Januar 2012 utvidet til å omfatte Helsedirektoratet og Statens Legemiddelverk. Helsedirektoratet hadde besluttet at det skulle utarbeides informasjonsmateriell for helsepersonell om de nye perorale antikoagulantia og at en samtidig skulle vurdere behovet for nasjonale faglige retningslinjer for antitrombotisk behandling. Behovet for en lisensavtale med ACCP gjorde det ikke mulig for Helsedirektoratet å publisere dette som en nasjonal retningslinje. Tilsammen 43 norske klinikere er rekruttert gjennom profesjonsforeningene til arbeidet med å tilpasse og oversette 11 av 14 terapikapitler i AT9 til en ny faglig retningslinje for antitrombotisk behandling og tromboseprofylakse utgitt gjennom Legeforeningen og det nyopprettede Norsk Selskap for Trombose og Hemostase. Vi vil i denne artikkelen beskrive sentrale elementer i utviklingen av AT9 retningslinjene og vår tilpasning til retningslinjer for bruk i Norge. Vi beskriver også ny metodikk og teknologi for en ny generasjon retningslinjer i verden, med Norge først ut.
Eksisterende faglige retningslinjer benytter ulike graderingssystemer for å vurdere kvalitet på dokumentasjonen og angi styrke på anbefalinger.9 En svakhet med disse systemene – utover å forvirre klinikere med ulike kombinasjoner av tall og bokstaver – er en ensidig vektlegging av studiedesign som grunnlag for graderingen. For eksempel vil en systematisk oversikt av randomiserte kontrollerte studier fort resulterere i høy kvalitet på dokumentasjonen og en sterk anbefaling. Dette til tross for at den systematiske oversikten kan være beheftet med systematiske feil, at studiene ikke er overførbare på pasientene anbefalingen er tiltenkt eller at balansen mellom fordeler og ulemper er hårfin.
En felles problemforståelse blant internasjonale organisasjoner (WHO, NICE, SIGN) som har utviklet retningslinjer over de siste 20 årene har ført til utvikling av et felles graderingssystem kalt Grading of Recommendations Assessment, Development and Evaluation (GRADE) .9 10 GRADE fasiliterer en systematisk og transparent prosess for å oppsummere dokumentasjon og for å gå fra dokumentasjon til anbefalinger og benyttes av stadig flere ledende organisasjoner internasjonalt inkludert Helsedirektoratet i Norge.11
Utgangspunktet for utvikling av anbefalinger med GRADE er å identifisere sentrale spørsmål for klinisk praksis, definert i såkalt PICO-format med presis beskrivelse av populasjonen (P), behandlingsalternativene (Intervention, Comparator) og utfall/ kliniske endepunkter (Outcome). AT9 valgte kun å inkludere endepunkter som er viktige for pasienter, og tok for eksempel ikke med dyp venetrombose påvist med ultralyd uten kliniske symptomer.8 PICO spørsmålene utgjør et utmerket utgangspunkt for litteratursøk og identifisering av de mest relevante studiene som skal danne grunnlag for anbefalingen. I tillegg til studier som rapporterer kvantitative effekt-estimater for de valgte endepunkter, er det nødvendig å identifisere observasjonsstudier for å kunne anslå utgangsrisiko for å utvikle aktuelle endepunkter uten behandling (baseline risiko).
GRADE oppsummerer dokumentasjonen og angir forventede effekter av behandlingsalternativer basert på de mest relevante studiene gjennom en systematisk og transparent prosess.12 13 Det beste kunnskapsgrunnlaget for hvert enkelt utfall blir vurdert gjennom følgende steg:
GRADE vektlegger en systematisk og transparent vurdering av relevante faktorer ved utvikling av anbefalinger slik at det skal være mulig og forstå – og etterprøve – retningslinjegruppens vurderinger.10
Retningen og styrken for hver anbefaling blir i henhold til GRADE-metoden derfor fastsatt av retningslinjepanelene, på grunnlag av følgende fire faktorer:
Styrken på anbefalingen blir i henhold til GRADE bestemt utfra følgende prinsipper:
Sterk anbefaling for et tiltak:
Det er klart at fordelene veier opp for ulempene.
Svak anbefaling for et tiltak:
Det er uklart om fordelene veier opp for ulempene.
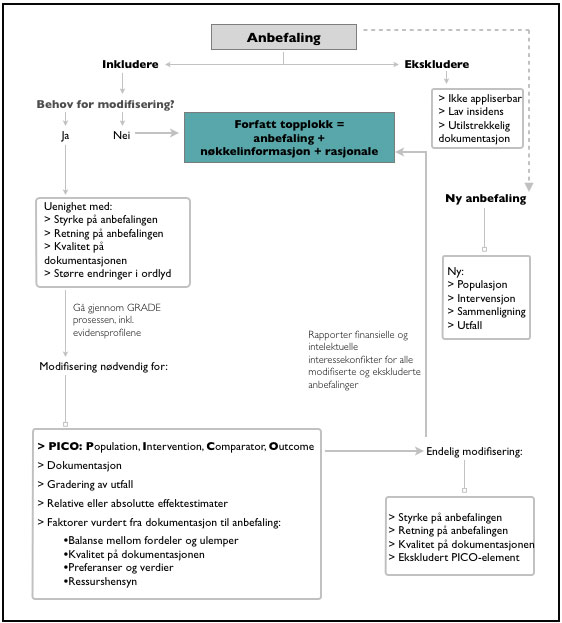
Figur 1: Flytskjema over prosessen med å tilpasse
anbefalinger, basert på kriterier for modifisering av anbefalinger i henhold til GRADE metodikk.
Pasienters verdier og preferanser spiller en viktig rolle når man skal vurdere balansen mellom fordeler og ulemper av behandlingsalternativer. Ved anbefalinger for eller mot antitrombotisk behandling må man veie mellom reduksjon i trombotiske hendelser og en økning i blødninger, og mot praktiske ulemper ved behandlingen. I AT9 har man gjennomført en systematisk litteraturoversikt over studier som har kartlagt pasienters preferanser, og benyttet et gjennomsnitt for pasientene som er blitt undersøkt.14 Retningslinjepanelene benyttet dette som grunnlag for å utvikle anbefalinger og redegjør for sine vurderinger.8
AT9 fulgte anerkjente prinsipper for å inkorporere kost-/nyttevurderinger i utvikling av anbefalinger.15 8 Økonomisk evaluering med kost-/nytteanalyser ble kun inkludert for anbefalinger der det var sannsynlig at disse analysene kunne endre retning eller styrke på anbefalingen. Hver arbeidsgruppe inkluderte en helseøkonom med klinisk kompetanse for å sikre at ressurshensyn ble ivaretatt.
Gjennom adekvat bruk av GRADE i utviklingen av anbefalinger endte de fleste anbefalingene i AT9 med å være svake, hvilket reflekterer en fin balanse mellom fordeler og ulemper, forventet stor variasjon i enkeltpasienters verdier og preferanser eller lav kvalitet på dokumentasjonen. Ved svake anbefalinger blir tilgang til kunnskapsgrunnlaget viktig slik at klinikere kan bruke anbefalingene balansert i møte med enkeltpasienter. Brukermedvirkning blir stadig viktigere i helsetjenesten og ved svake anbefalinger er det naturlig at pasientens preferanser og verdier tas i betraktning ved valg av behandlingsalternativer.16
Det er bred internasjonal konsensus om at registrering og rapportering av interessekonflikter er nødvendig for å sikre god kvalitet i faglige retningslinjer.6 Det er også økende forståelse for at intellektuelle interessekonflikter
er vel så viktige som finansielle interessekonflikter.4 ACCP AT9 har systematisk registrert begge typer interessekonflikter og skiller forøvrig mellom primære og sekundære interessekonflikter.8 17 Deltakere med primære interessekonflikter kunne ikke delta i endelig utforming av anbefalinger i AT9. Hvert kapittel i AT9 ble ledet av en kapittelredaktør uten primære interessekonflikter. Interessekonfliktene er publisert sammen med AT9 retningslinjen.
De nasjonale faglige retningslinjene innen antitrombotisk behandling og tromboseprofylakse er som nevnt basert på en oversetting og tilpasning av AT9 i en 5- stegs adaptasjonsprosess. For atrieflimmer kapittelet har vi også benyttet European Society Guidelines som beskrevet under. Vi har utviklet de 5 stegene for å ivareta en systematisk og transparent prosess i henhold til GRADE og har definert spesifikke kriterier for å dokumentere årsaker til at anbefalinger er ekskludert, modifisert eller tillagt (Figur 1). Vi vil evaluere utfallet av prosessen gjennom forskning i SNAP IT prosjektet.
Ett eksempel på en anbefaling fra AT9 som er tilpasset til vår nasjonale retningslinje gjelder bruk av acetylsalisylsyre (ASA) i primærprofylakse: Her avviker den nasjonale retningslinjen fra AT9 ved å foreslå ASA 75 mg daglig kun til personer med høy kardiovaskulær risiko (10 års risiko for kardiovaskulær død ≥10%), mens AT9 foreslår ASA 75 mg daglig til alle >50 år.18 AT9 retningslinjepanelet vektla i sin anbefaling en antatt reduksjon i dødelighet med 6 færre dødsfall (95% konfidensintervall fra 0 til 12 færre) for 1000 pasienter behandlet med ASA i 10 år. Arbeidsgruppen i den nasjonale retningslinjen vurderte denne effekten som usikker og i seg selv ikke tilstrekkelig til å foreslå ASA til alle, uavhengig av kardiovaskulær risiko. Gevinsten ved ASA som primærprofylakse mot kardiovaskulær sykdom er beskjeden, og den motvirkes av en signifikant økning i alvorlige blødninger. I tråd med våre tidligere nasjonale retningslinjer for primærprofylakse, valgte derfor arbeidsgruppen å endre denne anbefalingen til kun å gjelde høyrisiko pasienter. Da anbefalingen klassifiseres som svak, understrekes det i tillegg at det bør legges vekt på pasientpreferanser. Anbefalingen åpner slik for at også pasienter med lav kardiovaskulær risiko kan velge å bruke ASA.
Nasjonale faglige retningslinjer innen antitrombotisk behandling presenteres i et nytt format som kan fungere som verktøy for kunnskapsstøtte på ulike plattformer. Løsningen som er utviklet i SNAP-IT prosjektet, består av et digitalt forfatterverktøy, et nytt presentasjons- og publiseringsformat tilgjengelig for web- og mobilapplikasjoner samt muligheter for integrering i elektroniske pasientjournaler. Vi utvikler også verktøy som leger og pasienter kan bruke i kliniske konsultasjoner for å dele kunnskap om fordeler og ulemper av behandling. Slike verktøy kan være spesielt nyttige ved svake anbefalinger og vil trolig være tilgjengelige i de nasjonale retningslinjene i løpet av 2013. SNAP IT prosjektet er en del av MAGIC og DECIDE, to internasjonalt forankrede forskningsprogrammer med det formål å oppnå mer effektiv utvikling, disseminering og oppdatering av kunnskapsbaserte faglige retningslinjer.19-21
Vi har i MAGIC og DECIDE gjennom omfattende forskning og brukertesting med leger i 7 land utviklet ett nytt presentasjonsformat som skal gi klinikeren tilgang til anbefalinger og kunnskapsgrunnlag i løpet av 2 minutter. Figur 2 viser ett eksempel på et såkalt ”topplokk” som definerer det minimum av informasjon klinikeren trenger for å kunne applisere anbefalinger i egen praksis. I tillegg til dette er det til hver enkelt anbefaling knyttet relevante resultattabeller (Summary of Findings tabeller), praktisk informasjon og verktøy for risikostratifisering. For modifiserte anbefalinger gis det et lengre fritekst-rasjonale.