Av Håkon Løtvedt¹, Jan Mannsverk², Thor Trovik², Henrik Schirmer²,³ og Terje Steigen²,³ ¹Stud.med. MK 09, Universitetet i Tromsø. ²Hjertemedisinsk avdeling Universitetssykehuset
Nord-Norge. ³Institutt for klinisk medisin Universitetet i Tromsø
Formålet med denne studien var å se på om prioritering og rettighetstildeling til pasienter henvist til koronar angiografi på Hjertemedisinsk avdeling ved Universitetssykehuset Nord-Norge har vært gunstig. Vi har brukt data fra lokal kvalitetssikringsdatabase og undersøkt for forskjell i funn ved koronar angiografi og behandling gitt mellom pasienter med og uten rettighet. Vi fant at pasienter med koronarsykdom og behov for revaskulariserende behandling signifikant oftere ble tildelt rettighet. Det var likevel mange pasienter med koronarsykdom og behov for revaskulariserende behandling som ikke var tildelt rettighet.
Prevalensen av angina pectoris øker med alderen hos både menn og kvinner [1]. I følge Statistisk Sentralbyrå var sykdommer i sirkulasjonsorganene den største gruppen av dødsårsaker i Norge i 2012 [2]. Iskemisk hjertesykdom (I20-I25) utgjorde 4852 dødsfall, og det har vært en fallende tendens de siste tiårene, spesielt hos menn [2, 3]. Tall fra WHO MONICA-prosjektet (Multinational MONItoring of trends and determinants in CArdiovascular disease) tilskriver den drastiske nedgangen en reduksjon i risikofaktorer som hyperkolesterolemi, hypertensjon og røyking, og i tillegg bedre medisinsk og kirurgisk behandling ved etablert koronarsykdom [4, 5].
Pasient- og brukerrettighetsloven er sammen med prioriteringsforskriften det lovmessige grunnlaget for hvordan pasienter som henvises til spesialisthelsetjenesten skal prioriteres [6]. I lovens §1-1 første avsnitt om formål står det: ” Lovens formål er å bidra til å sikre befolkningen lik tilgang på tjenester av god kvalitet ved å gi pasienter og brukere rettigheter overfor helse- og omsorgstjenesten” [7]. Før en lovendring trådte i kraft 1. januar 2014 (beskrives nedenfor), hadde pasienter henvist til sykehus eller spesialistpoliklinikk, som ikke var øyeblikkelig hjelp pasienter, rett til å få sin helsetilstand vurdert innen 30 virkedager fra henvisningen var mottatt. Det skulle da avgjøres om det var nødvendig med helsehjelp fra spesialisthelsetjenesten og gis informasjon om når behandling ble forventet gitt [7]. Det skulle også avgjøres om pasienten skulle få status som rettighetspasient, noe som innebar at det skulle settes en individuell frist for når faglig forsvarlighet krevde at helsehjelpen senest skulle gis. Dette medførte at rettighetspasientene fikk en forrang foran pasienter med behov for helsehjelp fra spesialisthelsetjenesten som ikke hadde en slik rett [6]. For å få status som rettighetspasient måtte følgende vilkår være oppfylt i følge prioriteringsforskriften [8]:
Forskriftens §3 omtaler helsehjelp i utlandet på grunn av manglende kompetanse i Norge.
Helsedirektoratet og de regionale helseforetakene fikk i 2006 i oppgave av Helse- og omsorgsdepartementet å utarbeide en strategi for å styrke praksisen med prioritering og fastsettelse av frister [6, 9]. Hensikten var å bidra til at spesialisthelsetjenesten utfører sin praksis i tråd med lov og forskrift, at riktig pasient får riktig behandling til rett tid og at ”like” pasienter blir behandlet likt. Det er blitt utarbeidet prioriteringsveiledere innenfor 32 fagområder som beslutningsstøtte for spesialister som vurderer henvisninger [10].
1. januar 2014 trådte en lovendring i pasient- og brukerrettighetsloven i kraft [11]. Den innebar at alle pasienter med behov for helsehjelp fra spesialisthelsetjenesten skal få en individuell frist for seneste oppstart av nødvendig helsehjelp. Det juridiske skillet mellom rettighetspasienter og pasienter uten rettighet bortfaller. Vurderingsfrist for pasienter henvist til spesialisthelsetjenesten er forkortet fra 30 til 10 virkedager.
Målet med denne kvalitetssikringsstudien var å se på hvordan pasienter henvist til koronar angiografi ved Hjertemedisinsk avdeling, Universitetssykehuset Nord-Norge (UNN), er blitt prioritert og gitt rettighet. Vi sammenlignet funn ved koronar angiografi og behandling gitt (revaskularisering, medisinsk behandling eller ingen spesifikk behandling) hos pasienter med og uten rettighet.
Kvalitetssikringsstudien er godkjent av personvernombud ved UNN og Regional komite for medisinsk og helsefaglig forskningsetikk (REK) nord hadde ingen innsigelser. Pasienter som var til koronar angiografi på Hjertemedisinsk avdeling ved UNN i perioden 2005 til 2012, ble registrert fortløpende i et lokalt kvalitetsregister/database godkjent av personvernombudet. Prosedyreutøvende invasive kardiolog førte inn pasient med navn, fødsels- og personnummer, samt forskjellige definerte variabler angående den bestemte pasient og prosedyren som ble gjennomført. Pasienter med stabil koronarsykdom som henvisningsdiagnose og prosedyredato i 2011 og 2012 ble randomisert blant begge kjønn og hentet ut. Følgende variabler ble hentet ut for hver pasient fra journalsystemet Distribuert Informasjons og Pasientdatasystem i Sykehus (DIPS):
Totalt ble 2349 pasientforløp hentet ut. Følgende funn ga grunn til eksklusjon i studien:
Noen pasienter fikk utført flere prosedyrer under samme opphold og var oppført flere ganger i registeret med samme henvisning. Endelig behandling for disse pasientene ble brukt i analysene. Noen pasienter hadde flere grunner til eksklusjon, og det gjenstod totalt 1735 pasienter.
Data ble analysert med SPSS (Released 2013. IBM SPSS Statistics for Windows, Version 22.0. Armonk, NY: IBM Corp.). Kvantitive data ble analysert med Mann-Whitney U-test. Kjikvadratanalyse ble brukt på kategoriske data. En p-verdi mindre enn 0,05 ble regnet som signifikant forskjell. I tabellene er tallverdier oppgitt som medianer med interkvartilavstand (IQR). Andeler er oppgitt som prosenter.
Pasientkarakteristika er oppgitt i tabell 1. Kjønnsfordelingen mellom rettighetspasienter og pasienter uten rettighet var forskjellig; 58,4 % av menn og 43,9 % av kvinner var gitt rettighet (p < 0,001). Median alder var henholdsvis 66 (IQR 58-73) hos rettighetspasienter og 64 (IQR 56-71) hos pasienter uten rettighet. Det var ingen signifikant forskjell i røykestatus eller kroppsmasseindeks (KMI) i gruppene. Pasienter med kjent koronarsykdom fra tidligere, i form av akutt myokardinfarkt (AMI) eller behandlet med perkutan koronar intervensjon (PCI) eller koronar bypass-kirurgi (CABG), ble oftere gitt rettighet (p < 0,001). Median tid fra mottatt henvisning til prosedyre var 55 (IQR 34-62) dager for rettighetsgruppen og 132 (IQR 99-161) for pasienter uten rettighet (p < 0,001).
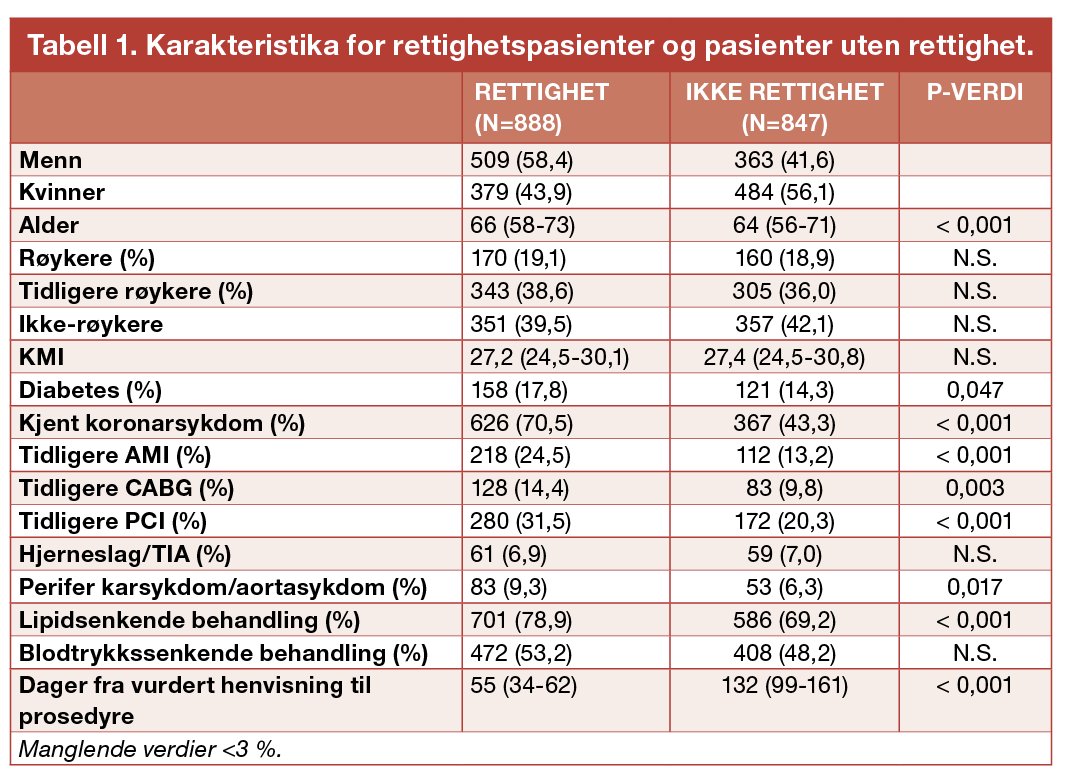
Tabell 1: Alder, kroppsmasseindeks (KMI) og dager fra vurdert henvisning til prosedyre er oppgitt med median og interkvartilavstand. Andeler er oppgitt i parentes med prosent; menn og kvinner er oppgitt i prosent av kjønn totalt, mens resterende variabler er oppgitt i prosent av pasientene innenfor hver rettighetsgruppe. Forkortelser er forklart i teksten. Kjent koronarsykdom er definert som tidligere hjerteinfarkt eller revaskularisering,
Funn ved koronar angiografi er oppgitt i tabell 2. Det var signifikant forskjell i fordeling av funn mellom rettighetsgruppene hos begge kjønn (p<0,001). Hos 58,7 % av rettighetspasienter ble det funnet behandlingstrengende koronarsykdom mot 38,3 % hos pasienter uten rettighet. 15,4 % av rettighetspasientene hadde såkalte normale koronarkar mot 32,6 % av pasientene uten rettighet.
Figur 1 viser andel av kvinner og menn med og uten kjent koronarsykdom som har fått rettighet for de ulike gruppene av funn ved koronar angiografi. Andelen av pasienter gitt rettighet øker fra gruppen med såkalte normale koronarkar, til gruppen med veggforandringer og videre til gruppen med koronarsykdom, uavhengig av kjønn og om det foreligger kjent koronarsykdom. Hos pasienter der det ble påvist koronarsykdom var det signifikant forskjell mellom menn og kvinner i andel gitt rettighet, henholdsvis 65,5% og 54,2% (p=0,001). Det var ikke signifikant forskjell i andel gitt rettighet innad i kjønnsgruppene mellom pasienter med og uten kjent koronarsykdom fra tidligere.
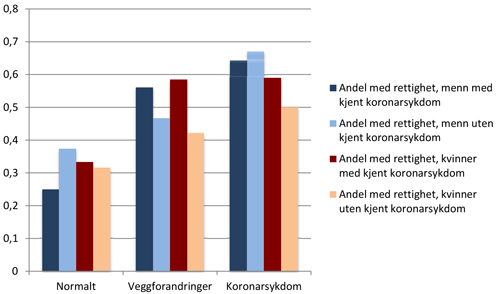
Figur 1: Andel av pasienter gitt rettighet inndelt i kjønn, hvorvidt pasienten har kjent koronarsykdom fra tidligere og hvilke funn som ble gjort ved koronar angiografi. Kjent koronarsykdom er definert som tidligere hjerteinfarkt eller revaskularisering.
Behandling som ble gitt er oppgitt i tabell 3. Fordelingen av rettighetspasienter mellom de ulike behandlingsgruppene var forskjellig (p < 0,001). Pasienter med rettighet hadde oftere behov for revaskulariserende behandling. 49,2 % av pasienter med rettighet ble gitt revaskulariserende behandling mot 28,0 % av pasientene uten rettighet. 12 % av rettighetspasientene fikk ingen behandling mot 24,2 % av pasientene uten rettighet.
Figur 2 viser andel av kvinner og menn med og uten kjent koronarsykdom gitt rettighet for de ulike grupper av behandling gitt. Andelen pasienter med rettighet var høyere der det var gitt revaskulariserende behandling. Dette gjaldt for begge kjønn med og uten kjent koronarsykdom.Det var signifikant forskjell i andel gitt rettighet mellom menn og kvinner som fikk revaskulariserende behandling. Kvinner gitt revaskulariserende behandling fikk oftere rettighet dersom de hadde kjent koronarsykdom fra tidligere, sammenlignet med dem som ikke hadde kjent koronarsykdom fra tidligere (p=0,032).
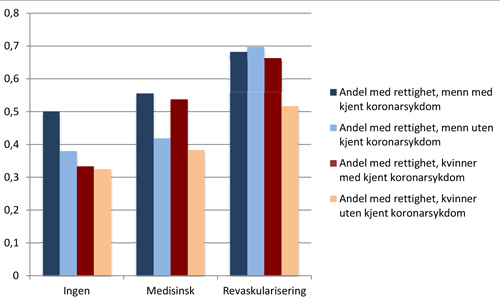
Figur 2. Andel av pasienter gitt rettighet inndelt i kjønn, hvorvidt pasienten har kjent koronarsykdom fra tidligere og hvilken behandling som ble gitt. Kjent koronarsykdom er definert som tidligere hjerteinfarkt eller revaskularisering.
 Diskusjon
DiskusjonI denne retrospektive registerstudien har vi sett på funn ved koronar angiografi og behandling gitt hos 888 pasienter med rettighet og 847 pasienter uten rettighet. Rettighetsstatusen innebærer en garanti for utredning/behandling innen en gitt frist. Pasienter med rettighet har kortere tid fra vurdert henvisning til prosedyre enn pasienter uten rettighet. Studien vår demonstrerer at vurdering av henvisning fra spesialist har vært gunstig i form av at pasienter med koronarsykdom og behov for revaskulariserende behandling oftere blir gitt rettighet. Det er likevel tydelig at mange pasienter uten tildelt rettighet har alvorlig koronarsykdom.
Alle de inkluderte pasientene er akseptert for koronar angiografi, men med ulik hastegrad. Rettighetsbegrepet skiller ikke mellom syk og frisk, men gir en dato for seneste oppstart av utredning eller behandling. Målet er at pasientene med størst behov for helsehjelp får komme til undersøkelse tidligere. Med unntak av subgrupper med moderat/alvorlig iskemi (> 10 % iskemisk myokard) har en hittil ikke kunnet vise prognostisk gevinst (død eller hjerteinfarkt) av PCI og optimal medisinsk behandling ved stabil koronarsykdom sammenlignet med optimal medisinsk behandling alene [12-15]. En ny, stor meta-analyse tyder på mortalitetsgevinst ved PCI i pasientgruppen med stabil koronarsykdom ved bruk av siste generasjons medikamentavgivende stenter (meta-analysen kunne ikke differensiere grad av iskemi forut for revaskularisering) [16]. Revaskulariserende behandling er vist å gi god symptomlindring og forbedret livskvalitet [14]. Hensikten med koronar angiografi er å avdekke behandlingskrevende koronarsykdom. I vårt datasett kan man ikke se konsekvensene av behandling gitt, men målet er symptomlindring og/eller prognostisk gevinst.
Pasientkarakteristika i vår studie danner grunnlag for prioritering, og det er både naturlig og ønskelig at det er signifikant forskjell i andel rettighetspasienter med forskjellige risikofaktorer for koronarsykdom. NORRISK-modellen, som er utarbeidet for vurdering av risiko for kardiovaskulær død de følgende 10 år, bruker flere av de nevnte risikofaktorene i beregningen. Det hadde vært interessant å se på fordelingen av pasienter med ulike risikofaktorer mellom gruppene av funn og behandling i vårt datasett. Det kan man gjøre i en oppfølgende analyse av data.
Kvinner med koronarsykdom og behov for revaskulariserende behandling fikk sjeldnere rettighet enn menn. Hos menn med funn av koronarsykdom hadde 69,0 % fått rettighet, mens 56,9 % av kvinner hadde fått rettighet. Av tabell 2 ser vi at kvinner oftere hadde normale kar ved angiografi enn menn. Studier har vist at kvinner med symptomer på angina pectoris oftere har funn av normale koronararterier eller ikke-signifikante stenoser ved koronar angiografi enn menn [17]. Det er mulig at denne kunnskapen har hatt innvirkning på hvordan kvinner prioriteres og gis rettighet. Det kan antas at sannsynligheten for koronarsykdom er vanskeligere å bedømme for kvinner enn for menn.
European Society of Cardiology har utarbeidet retningslinjer for hvilke pasienter med stabil angina pectoris som bør tilbys koronar angiografi [1]. Invasive kardiologer kan støtte seg til disse retningslinjene og prioriteringsveiledere for hjertemedisinske sykdommer, men siden hver pasient er unik vil klinisk skjønn være avgjørende. Anamnese samt ikke-invasive undersøkelser hos spesialist kan styrke eller svekke mistanken om koronarsykdom. Det er derfor viktig at henvisningen, som vanligvis er det eneste grunnlaget for vurdering, inneholder tilstrekkelig og riktig informasjon slik at søknadsmottaker kan gjøre en god vurdering. Avgjørelsen om rettighetsstatus og fastsettelse av frist er i hvert tilfelle en vurdering av søknadsbehandler. Datasettet i denne studien er hentet fra Hjertemedisinsk avdeling ved UNN sin kvalitetssikringsdatabase der informasjon er registrert under og i etterkant av angiografisk undersøkelse av pasienter. Av den grunn kan man ikke si noe om innhold og kvalitet på henvisninger fra spesialist. Det hadde vært interessant å gjøre en studie på henvisningens kvalitet og innvirkning på rettighetsstatus, tid til prosedyre, funn ved koronar angiografi og behandling ved UNN.
Det er viktig å nevne at 402 pasienter som var henvist fra sykehus i UNN eller privatklinikker i Tromsø, manglet prioriteringsmodul i DIPS. Grunnen til dette er at DIPS oppfatter at pasientene har fått løst ut fristen allerede ved første kontakt med spesialisthelsetjenesten. Pasient- og brukerrettighetsloven slår etter lovendringen 1. januar 2014 fast at alle pasienter med behov for helsehjelp fra spesialisthelsetjenesten skal få en individuell frist for seneste oppstart av nødvendig helsehjelp [11]. Loven definerer helsehjelp som ”handlinger som har forebyggende, diagnostisk, behandlende, helsebevarende, rehabiliterende eller pleie- og omsorgsformål, og som er utført av helsepersonell”. Man kan da stille spørsmål ved at muligheten for behandlingsgaranti bortfaller når spesialisten henviser videre til koronar angiografi.
Omtrent 60 % av pasientene som kommer til koronar angiografi på UNN, kommer som øyeblikkelig hjelp og er ekskludert i denne oppgaven. Disse pasientene kommer til UNN enten umiddelbart, samme døgn eller i løpet av 2-3 dager.
Vi har i denne retrospektive registerstudien funnet at prioritering og rettighetstildeling til pasienter henvist til koronar angiografi har vært gunstig i form av at pasienter med koronarsykdom og behov for revaskulariserende behandling signifikant oftere er gitt rettighet. Vi har også vist at prioritering og rettighetstildeling er vanskelig ved at mange pasienter med koronarsykdom ikke er blitt tildelt rettighet. Kvaliteten på henvisninger og grundighet i vurdering er avgjørende for hvor tidlig pasienter kommer til helsehjelp.
Referanser